(ESC2019,刘文玲,老老年晕厥多数是高危患者,需要收入院治疗)
总之,老老年晕厥是一个复杂的问题,大多是高危患者,应该收入院检查治疗。包括心脏相关检查、直立负荷检查、心电检查以及所用药物的列单。脑CT和超声心动是常规检查,同时应注意心脏自主神经的检查以发现直立性低血压、颈动脉窦综合症和血管迷走性晕厥;和ILR以发现心律失常。治疗方面,尽量少用药物,多用器械。
由于老年人从大脑功能衰退,造成健忘、认知障碍、抑郁、易摔倒、步态不稳;颈动脉压力感受器功能低下导致压力感受器调节功能障碍;心脏病多发,包括心律失常、心力衰竭;由于自主神经功能衰竭、常合并高血压、容易脱水以及肾功能衰竭,导致下肢血液淤积和水肿;这些造成老老年晕厥问题的复杂化。
治疗特点
诊断流程特点
转载:请标明“中国循环杂志”
ESC2019上,来自瑞典的Artur Fedorowski 教授指出老老年晕厥是一个非常复杂的问题,提出了80岁以上老老年晕厥患者的诊断流程和治疗方法应不同于一般成年晕厥患者。
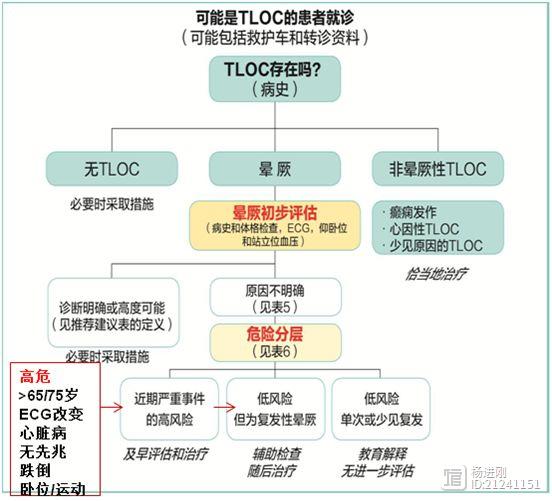
老年人晕厥,70%~75%的患者有自主神经功能障碍参与其发病机制当中,心原性晕厥占15%~20%,这都远远高于年轻人。>50%的老年晕厥患者既有自主神经功能衰竭又心脏原因,因此老年晕厥患者大多高危患者,在评估流程中增加了评估内容(图2,红框内容)。
对老老年晕厥患者怀疑心原性晕厥的要检查超声心动图,动态心电监测、电生理检查、负荷试验和冠脉造影。非心原性反复发作者,强调做心血管自主神经检查和心电监测。
对于反射性晕厥的起搏器治疗决策前需要评估血管自主神经功能。对于不明原因的晕厥患者包括不明原因跌倒和不能肯定是癫痫的患者,强调ILR的应用,强调ILR指导下的治疗。药物引起的低血压应调整降压药,停药或减药。米多君和氟氢考地松不适于老年低血压晕厥患者。老老年缓慢心律失常导致的晕厥器质性窦房结病变和房室传导阻滞常见,大多需要起搏器治疗。
他从2018年晕厥诊断与处理指南入手,详细阐明了老老年晕厥诊断与处理的特殊之处。
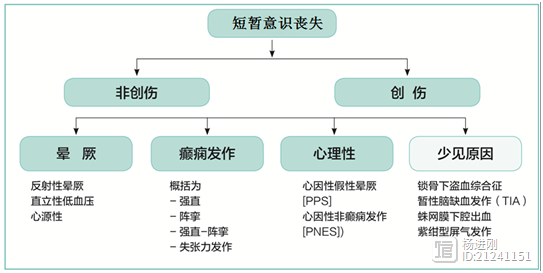
图1 短暂意识丧失诊断流程
图2 晕厥的初始评估和风险分层流程(TLOC:短暂性意识丧失)
由于上述老老年病理生理的特点,评估也有相应的改变,目前的诊断流程(图1)是从非创伤性短暂意识丧失即非物理性跌倒入手开始诊断晕厥,但是,由于老年人行动障碍而且记忆力减退,经常是摔倒了又忘记了这个过程,被误诊为晕厥。这是需要特别注意的鉴别诊断内容。
老老年患者的病理生理特点
大连医大附一院疑难病例:胸痛伴血压持续升高但冠脉正常
急性心肌梗死在心内科也算是常见了,但总有貌似普通的病例会让人最后感叹“原来如此啊”。大连医科大学附属第一医院丁怀玉、魏明丽就遇到过这种特别的病例。患者为65岁男性,主因反复胸痛2年,再发加重2h入院。JAMA子刊研究称,<60岁女性心梗患者30天死亡率是男性的2倍
JAMAInternMed上发表的一项研究显示,60岁以下女性STEMI的30天死亡率显著高于男性。这种性别差异在60岁以上的患者中越来越不显著。该研究中,女性STEMI的30天死亡率为11.6%,将近是男性(6%)的两倍。此外,在接受PCI治疗的患者中,女性患者的30天死亡率同样显著高于男性(7.1%vs3.3%)。【阜外经验】急性心梗合并室间隔穿孔该如何处理?
阜外医院学者通过分析8年间处理的70例急性心肌梗死合并室间隔穿孔患者发现,室间隔穿孔多发生于急性心肌梗死一周以内,溶栓治疗可提前穿孔发生时间;手术治疗的近期及远期预后均显著优于保守治疗,急性心肌梗死后2周以上行外科手术治疗成功率较高。首个随机对照试验称,假期每天称体重可避免“每逢佳节胖三斤”
“每逢佳节胖三斤”并不是虚话,报道显示,每个假期可导致体重增加0.4~1.5kg。而且,假期的增肥可持续较长时间,对健康有长期影响。端午小长假马上来临了,面对各种美味可口的粽子,如何才能避免肚子圆滚滚呢?近日公布的一项随机对照试验给大家及时送来了“假期不增重”妙招:度假时每天测体重并通过手机APP追踪体重变化可避免假期体重增加,原本超重或肥胖的人还可能因此达到减肥的效果。

 杨进刚阜外
杨进刚阜外