针对醛固酮的治疗(将改变降压模式,Circulation观点文章)
阜外医院蒋雄京教授曾撰文表示,对于顽固性高血压,如果增加抗醛固酮治疗效果明显,意味着这个患者有可能是原醛或者是醛固酮增多,需要确认原醛诊断是否成立,如果确诊,应该进行病因治疗;如果醛固酮偏高,但没有达到原发性醛固酮增多症诊断标准,使用抗醛固酮药物仍然合理。
研究发现,20%的高血压患者患有原醛,顽固性高血压或高血压伴糖尿病患者中≥25%患有原醛,≥28%的合并低钾血症的高血压患者患有原醛。
根据患者情况,也可酌情选择高选择性的MRA(非奈利酮或依普利酮),可减少性激素相关不良反应。

随机对照研究结果表明,与增加药物相比,MRA治疗顽固性高血压的降压效果更好,尤其对于原醛患者,降压效果更显著。单用MRA或与联用噻嗪类利尿剂作为一线降压药的疗效值得进一步研究。
虽然目前指南建议,应对所有顽固性高血压,或高血压伴低钾血症的患者筛查,对于顽固性高血压患者,将盐皮质激素受体拮抗剂(MRA)作为了四线药物,如螺内酯。
但仅不到2%的高危患者接受了原醛筛查,只有一小部分顽固性高血压患者应用盐皮质激素受体拮抗剂。
若将醛固酮水平将作为评估降压疗效的生物标志物,并加强醛固酮介导高血压患者的筛查,会改变高血压的治疗模式。
此外,baxdrostat是特异性醛固酮合成酶抑制剂,可降低醛固酮水平并增加肾素活性,对于顽固性高血压,降压疗效具有剂量依赖性,增加剂量可显著提高降压疗效。
来源:
还可通过评估肾素水平或肾素活性来判断是否需要使用MRA。如果肾素被抑制,则提示醛固酮分泌增多,或盐皮质激素受体过度激活,使用MRA的降压效果较好。
作者指出,利尿剂联用MRA可降低血压,有效逆转原醛所致的病理生理学改变。不应将醛固酮治疗归为四线治疗,早期应用此类药物是非常实用、有效的降压策略。目前的高血压指南应考虑推荐尽早单用MRA或与联用利尿剂的降压策略,可将MRA作为二线或三线降压药。
[1]Early Implementation of Aldosterone-Targeted Therapy in Patients With Hypertension. Circulation, 2023,147: 991-992.
作者称,有相当一部分顽固性高血压为醛固酮和盐皮质激素受体介导的高血压,应更为积极地使用盐皮质激素受体拮抗剂(MRA),可考虑在利尿剂、肾素-血管紧张素-醛固酮系统抑制剂、钙拮抗剂等一线治疗的基础上尽早联用此类药物。
Circulation杂志一篇观点文章称,醛固酮和盐皮质激素受体与高血压发病有关,而阻断或抑制醛固酮分泌治疗高血压可预防心肾疾病,随着此类临床证据的积累,临床实践及指南将会得到更新。
作者指出,肾功能正常的患者应用MRA发生高钾血症的风险很小,与噻嗪类利尿剂联用时,风险更低。可起始联用这两种药物。肾功能降低的患者使用MRA出现高钾血症时,可选用排钾药物。
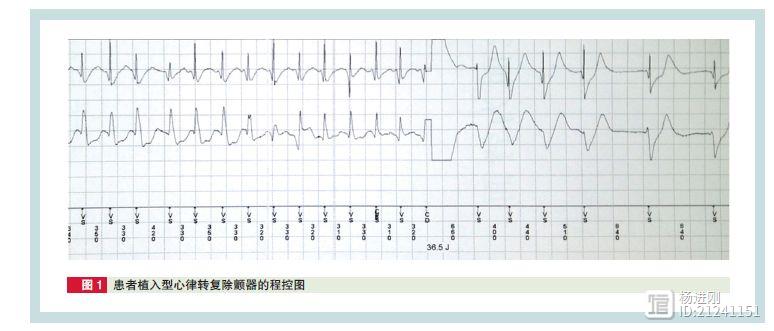
阜外医院姚焰等病例报告,胸痛、晕厥合并恶性心律失常,要警惕冠脉痉挛
阜外医院姚焰和胡志成等报告了一例发作性胸痛后晕厥的46岁男性患者。患者近半年来无明显诱因反复发作胸痛伴烧灼感,偶伴晕厥,均可于10余分钟后自行缓解。当地医院行动态心电图检查及冠状动脉造影均未见明显异常。患者因胸痛频繁发作再次行动态心电图检查,ST-T改变后出现阵发性室性心动过速(室速),于当地医院植入ICD,并加用胺碘酮口服。术后患者仍间断发作胸痛伴烧灼感,未再发晕厥。 杨进刚阜外2023-09-01 17:50:100001
杨进刚阜外2023-09-01 17:50:100001Circulation研究: 先心病患儿的妈妈心血管病风险高
蒙特利尔大学医院研究中心发表在Circulation的一项研究提示,先天性心脏病患儿的妈妈今后患心血管病的风险增高。研究者指出,子代先天性心脏病可能是心血管疾病易感性的早期标志。心衰、糖尿病和慢性肾病,应广泛应用SGLT2i!JACC杂志Meta分析
近期,JACC上发表的一项Meta分析显示,钠葡萄糖转运蛋白2抑制剂(SGLT2i)显著降低心血管高危患者的心血管死亡和心衰风险。研究分析了针对心衰、2型糖尿病或慢性肾病(CKD)患者的SGLT2i与安慰剂对照的13项研究,共9万例患者。研究发现,与安慰剂相比,SGLT2i使心衰、2型糖尿病和CKD患者的心血管死亡或首次心衰住院风险分别降低了24%、23%和23%。 杨进刚阜外2023-10-03 14:06:450000
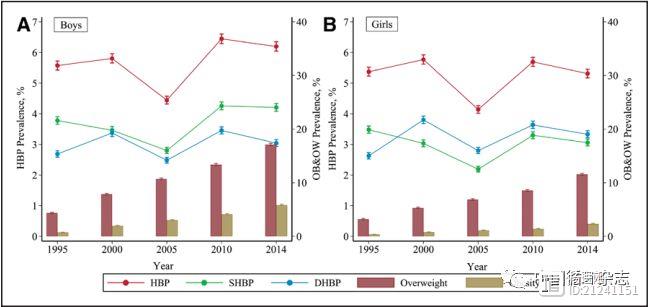
杨进刚阜外2023-10-03 14:06:450000中国百万儿童青少年调查:20年肥胖增5倍,高血压增幅50%
北京大学公共卫生学院DongY等中美学者通过对比1995-2014年5次全国学生体质健康调查的近百万儿童青少年数据发现,这20年儿童青少年的身高、体重、体重指数都明显增加。作者认为,这20年来,中国儿童青少年的血压水平虽然并未像超重肥胖那样井喷,但超重和肥胖儿童更高的血压水平和罹患高血压的较高风险却持续存在。 杨进刚阜外2023-08-17 11:51:410000
杨进刚阜外2023-08-17 11:51:410000阜外学者提出我国大动脉炎新诊断标准:包括所有形式大动脉炎病损,甚至可诊断超急性期无明显血管影像改变者
近期,阜外医院邹玉宝、宋雷和蒋雄京等在本刊发文,梳理和分析了大动脉炎国际上的诊断标准,并提出了中国分型标准。大动脉炎是一种累及主动脉及其主要分支的慢性非特异性炎症,也可累及肺动脉及分支。临床少见,多见于年轻女性。但限于发病率低,病因不明,诊断标准多是建立在小规模的临床研究基础上,并且研究人群的人种也有较大差异。该疾病目前有多个诊断标准,各标准强调的要点不完全一致。

 正在请求数据,请稍候!
正在请求数据,请稍候!