冬眠心肌理论受到挑战(新英格兰医学杂志REVIVED,BCIS2研究,冠心病严重心衰,支架未改善预后)
REVIVED-BCIS2研究发现,PCI并不能在药物治疗的基础上进一步促进左心室整体或节段功能恢复,以往的“冬眠心肌”理论受到了挑战。
转载:请标明“中国循环杂志”很多疑难复杂病例,一个医生一生也只能见到一次
目前美国心脏协会(AHA)再血管化指南并没有针对伴有严重左心室功能不全的缺血性心肌病患者接受PCI的推荐,而欧洲心脏病协会(ESC)则推荐伴有多支血管病变的此类患者接受冠状动脉旁路移植(CABG,1类推荐)和PCI(2a类推荐,证据等级C)。
PCI组6个月和12个月时的生活质量评分更优,但24个月时两组差异缩小。
在中位41个月的时间里,PCI组129例(37.2%)患者和药物治疗组134例(38.0%患者)死亡或因心衰住院,两组没有差异。

近期,新英格兰医学杂志的一项随机对照研究(REVIVED-BCIS2)发现,对于接受最佳药物治疗的严重缺血性左室收缩功能障碍有存活心肌的患者,冠状动脉介入(PCI)未进一步降低因全因亡或心衰住院风险。
主要终点是全因死亡或因心衰住院。主要次要结果是6个月和12个月时的左室射血分数和KCCQ心衰生活质量评分和其他次要终点(包括心血管死亡、适当的ICD治疗、急性心肌梗死、计划外的再血管化治疗、NT-proBNP水平、CCS心绞痛分级、大出血等)。。
研究纳入英国40个中心的冠脉病变广泛的严重左心室功能不全患者(左室射血分数≤35%)且有存活心肌的700例患者,347例患者为PCI 最佳药物治疗(PCI组),353例患者为最佳药物治疗(药物治疗组)。
作者Divaka Perera教授表示,目前不支持稳定的、正在接受优化药物治疗的缺血性心衰患者进行PCI;发生急性冠脉综合征或心绞痛频发时,才可考虑再血管化治疗。
来源: REVIVED-BCIS2 Investigators. Percutaneous Revascularization for Ischemic Left Ventricular Dysfunction. N Engl J Med, 2022, 387:1351-1360.
两组患者心脏彩超评估的LVEF 在6个月时变化分别为1.8%和3.4%,12个月时变化分别为2%和1.1%。
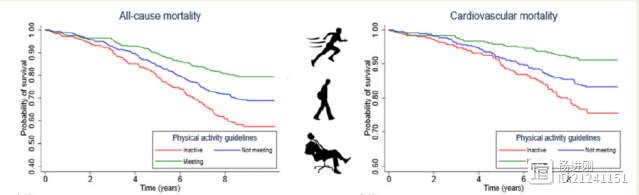
有房颤的人更应多活动!欧洲心脏杂志研究:高强度活动也有好处
欧洲心脏杂志发表的一项研究发现,有房颤的人如果运动量达标,可降45%的死亡风险。而且,心肺功能越好,获益越大!心肺功能可用心肺适能来表示,是指个人的肺与心脏,从空气中携带氧气并将氧气输送到组织细胞加以使用的能力。心肺适能好的人,运动持续较久、且不致于很快疲倦。心肺适能较差的人,容易疲劳,精神萎靡不振。 杨进刚阜外2023-09-03 16:30:570000
杨进刚阜外2023-09-03 16:30:570000弗明汉最新研究:甜饮料的又一宗罪
饮料的甜蜜常常让人愉悦,不过近期来自弗明汉心脏研究的最新分析显示,每天来杯甜饮料或与内脏脂肪增加相关。所谓的内脏脂肪,就是包裹着我们的肝脏、胰腺和肠道等内脏器官的脂肪。这个脂肪可非同寻常,它不但让你没有腰,最主要的是它会增加糖尿病和心脏病风险。研究发现,随着每日含糖饮料摄入量的增加,内脏脂肪的体积增大。研究者提醒说,大众应该谨遵饮食指南,把握好甜饮料的摄入量。六成年轻高血压患者为非杓型血压!阜外医院宋雷等研究
阜外医院宋雷、吴雪怡等发表研究显示,年轻高血压患者中非杓型血压常见,比例可达60.2%。而且研究发现,非杓型血压患者的心肾靶器官损伤程度更重。非杓型组患者有22.8%存在左室肥厚,33.7%存在白蛋白尿,杓型血压患者仅11.4%左室肥厚,25.6%的患者有白蛋白尿。进一步分析显示,夜间血压下降幅度是左室肥厚的独立危险因素。研究证实,在年轻患者中血压节律异常与靶器官损伤相关。睡觉多动或睡眠呼吸暂停,影响左室舒张功能!JAHA研究
JAHA上的一项最新研究表明,睡觉多动或睡眠呼吸暂停会增加左心室舒张功能障碍风险。研究纳入452名平均年龄为59岁的至少有1种心血管危险因素的成年人,分析了近三年来的睡眠和心脏健康数据,测量了睡眠呼吸暂停低通气指数、最小血氧饱和度、睡眠持续时间以及活动指数(睡眠期间的身体运动,睡眠质量差的一个指标)。中位随访时间为25个月,66人出现舒张功能障碍。 杨进刚阜外2023-09-30 14:17:240000
杨进刚阜外2023-09-30 14:17:240000美国20万人研究:纯果汁也可致糖尿病!无糖甜饮料也没好处
近日,DiabetesCare杂志发表的一项包含美国3个大规模队列的研究提示,经常喝含糖饮料,不论是添加糖的饮料还是天然含糖的饮料,包括100%的果汁,都会导致2型糖尿病发生风险增加,而用水、咖啡或茶替代这些含糖饮料,就会降低2型糖尿病风险。另外,经常喝打着“无糖饮料”幌子的人工甜味饮料,2型糖尿病发生风险也增加。