补充甲状腺素要适量(过高或过低均增风险,JAMA子刊7万余患者研究)
而近日一项发表在JAMA子刊的研究发现,甲状腺激素治疗的强度与心血管死亡“挂钩”。
而且与游离甲状腺素相比,在老年患者中促甲状腺素异常相关的死亡风险更为显著。
对于外源性甲状腺功能减退患者,促甲状腺素水平>20 mIU/L增加167%的心血管死亡风险,游离甲状腺素<0.7 ng/dl增加56%的心血管死亡风险。
甲状腺功能减退是一种常见的内分泌疾病,尤以女性多见。很多患者需要接受甲状腺激素治疗。
来源:Evron JM, Hummel SL, Reyes-Gastelum D, et al. Association of Thyroid Hormone Treatment Intensity With Cardiovascular Mortality Among US Veterans. JAMA Netw Open. 2022 May 2;5(5):e2211863.
比如,对于外源性的甲状腺功能亢进患者而言,促甲状腺素水平<0.1 mIU/L增加39%的心血管死亡风险,游离甲状腺素>1.9 ng/dl增加29%的心血管死亡风险。
研究还发现,老年人,尤其是如85岁之类高龄者,更为脆弱。
研究显示,在考虑了年龄、性别、高血压、吸烟、心血管病史等传统危险因素后,在接受甲状腺激素治疗患者中,与甲状腺功能控制在正常水平的患者相比,外源性的甲状腺功能亢进和甲状腺功能减退,均会增加心血管死亡风险。
研究者指出,这也意味着,患者年龄越大,促甲状腺素水平低于正常值所导致的心血管不良后果可能性就越大;对于年轻人,促甲状腺素水平轻度升高,即可能增加心血管病风险,尤其是促甲状腺素水平高于 7 mIU/L 时。
通过对随时间变化的促甲状腺激素水平与游离甲状腺素水平等的分析:
在启动甲状腺激素治疗到随访结束或死亡期间,701929例患者检测了≥2 次促甲状腺激素,373981检测了≥2 次游离甲状腺素。
转载:请标明“中国循环杂志”很多疑难复杂病例,一个医生一生也只能见到一次
外源性甲状腺功能亢进定义为促甲状腺激素水平<0.5 mIU/L;游离甲状腺素水平>1.9 ng/dl;
这项回顾性研究纳入了705307例接受甲状腺激素治疗的患者,88.7%为男性,中位年龄67岁。中位随访4年期间,75,963 例(10.8%) 患者死于心血管病。
此外,研究者表示,65~70岁人群中,目标促甲状腺素水平或比年轻人要更高(比如2~4 mIU/L),而在70~80岁及以上人群中,促甲状腺素水平可考虑在4~6 mIU/L.
外源性甲状腺功能减退定义为促甲状腺素水平>5.5 mIU/L;游离甲状腺素水平<0.7 ng/dl。
甲状腺功能正常定义为促甲状腺激素水平在0.5~5.5 mIU/L,游离甲状腺素水平在0.7~1.9 ng/dl;
值得注意的是,心血管死亡风险呈剂量依赖性,随着促甲状腺素的过高或过低,风险逐渐增加。
研究者指出,甲状腺激素治疗强度是潜在的心血管病风险因素,无论患者潜在心血管病风险如何,在临床治疗中均要注意将甲状腺功能维持在正常范围内,尤其对于老年人群等脆弱人群。
孤独的糖友,心血管风险更高!欧洲心脏杂志研究
6月29日,欧洲心脏杂志发表的一项基于英国生物样本库的新研究提示,对于糖尿病患者来说,孤独(loneliness)与心血管病发生风险增加有关,且与危险因素的控制程度有叠加相互作用。该研究纳入18509例糖尿病患者,平均随访10.7年期间,共发生3247例心血管事件。多因素模型分析显示,与孤独评分最低(0分)者相比,孤独评分为1分和2分的人发生心血管事件的风险分别增加11%和26%。 杨进刚阜外2023-10-03 17:22:310000
杨进刚阜外2023-10-03 17:22:310000静脉溶栓后再取栓,短期效果更好!?全国真实世界中风研究
多项临床研究和Meta分析提示,对于大脑前循环大血管阻塞的急性缺血性中风患者,血管内血栓切除术(取栓)联合包括静脉溶栓在内的标准药物治疗有明显优势。因此,目前许多国家的指南推荐,这类患者如无禁忌,在血管内取栓之前先接受静脉溶栓,即采取桥接溶栓策略。王拥军等在BMJ发文建议,轻型卒中和高危TIA患者双抗应持续三周
2月28日,首都医科大学附属北京天坛医院王拥军教授等在《英国医学杂志》上发表文章指出,对于发病24小时内的轻型缺血性卒中和高危短暂性脑缺血(TIA)患者,应尽快给予氯吡格雷联合阿司匹林双联抗血小板治疗,并且应该持续治疗21天。踝-臂指数和脉搏波速度可辅助大动脉炎患者分型!阜外医院蒋雄京等研究
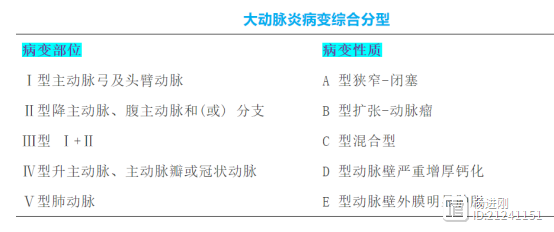
大动脉炎是一种累及主动脉及其主要分支的慢性非特异性炎症,也可累及肺动脉及分支。临床少见,多见于年轻女性。阜外医院蒋雄京、陈阳等研究发现,大多数大动脉炎患者同步四肢血压及臂-踝脉搏波速度(baPWV)测量存在些显著异常特征,与病变分型密切相关。同步四肢血压及baPWV测量为诊断外周动脉疾病的无创方法,研究者推荐大动脉炎及其疑似患者应常规接受这项检测。 杨进刚阜外2023-09-04 12:15:550000
杨进刚阜外2023-09-04 12:15:550000世界心脏日新闻发布会:健康是一种责任
2015年“世界心脏日”当日,由世界心脏日(中国区)组委会召开了新闻发布会。今年的主题是“健康心脏,每一个人,每一个角落,都应做出理智选择”。 杨进刚阜外2023-07-27 13:11:100000
杨进刚阜外2023-07-27 13:11:100000