武汉亚洲心脏病医院多层CT一站式诊断经验(结合3D打印技术完美展现病灶)
研究者认为,以下四点可以提供两者鉴别:(1)右心房血栓一般形态不规则、条带状居多,而黏液瘤一般都具有肿瘤的基本形态,球形或不规则团块状;(2)有合并下肢静脉曲张且超声心动图提示静脉内有血栓的,提示有右心房血栓的可能;(3)血栓一般经过较长时间的积累,因此在超声心动图图像上一般有分层表现,而黏液瘤无此征象;(4)可通过临床试验性抗凝或溶栓后超声心动图复查,如果右心房内的充盈缺损完全消失,高度提示为血栓。
图2A-2D:右心血栓影像图
来源:李炜,夏娟,孙庆军,等. 少见部位心脏黏液瘤的多层计算机断层摄影术和超声心动图诊断评价. 中国循环杂, 2016, 31: 844.
超声心动图检查收缩期右心房腔内不均匀内“瘤体”反射,边界欠清,不规整,附着于房间隔中央部(图2C): 舒张期“瘤体”越过三尖瓣摆入右心室流入道(图2D),此例经溶栓治疗后“瘤体”消失,证实原骑跨两心房之间的充盈缺损为血栓。
对于左心房非卵圆窝起源或多发的黏液瘤,因其起源部位罕见,瘤体活动度不大而相对不易明确诊断。
研究纳入经手术证实为非起源于左心房卵圆窝的心脏黏液瘤14例,其中右心黏液瘤8例,左心房多发黏液瘤2例,左心房侧壁、二尖瓣区黏液瘤4例。男性8例,女性6例,年龄15~65岁,中位年龄48.1岁。
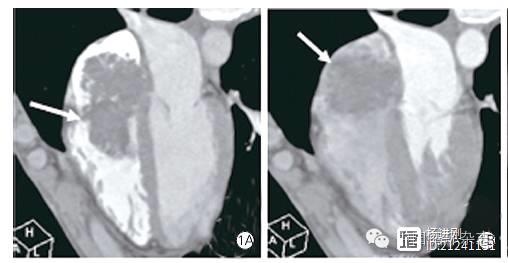
图1A-1B:患者术后6年复查,舒张和收缩期,垂直于室间隔的心脏长轴位MIP图,右心房、心室内可见团块状充盈缺损,活动度大。
武汉亚洲心脏病医院马小静、李炜等提出,多发或起源少见部位的心脏黏液瘤既有着与常规单发左心房黏液瘤相似的影像学表现,又有其特殊征象,需要密切结合超声心动和多层CT进行诊断,两者优势互补。
研究者表示,超声心动图对于瘤体的运动、瘤蒂的位置、形态和附着点判断优于MSCT。而MSCT可同时排除有无肺动脉栓塞以及冠状动脉病变。
而且多层CT的优势是可同时排查冠心病和肺动脉栓塞。研究者指出,特别是对老年、右心黏液瘤的患者,这一优势显得尤为突出,因为黏液瘤组织结构疏松,在高速血流的冲刷下易于脱落造成不同程度肺动脉栓塞。
因此特别注意右心房黏液瘤需要和黏附于卵圆窝处的血栓相鉴别。
原因在于大面积肺动脉栓塞导致肺动脉高压,右心压力升高致血栓通过卵圆孔进入左心房,左、右心房内分别见一长短不一条状充盈缺损,两者之间通过卵圆孔相连,病灶密度均匀,边界清晰,极易误诊为黏液瘤(图2A),肺动脉主干及左、右肺动脉干内见充盈缺损,可见“马鞍征”(图2B,箭头所示),考虑新鲜栓塞所致。
研究者指出,如果多层CT增强扫描后瘤体大部分呈低密度且边缘清晰、无明显或仅轻度强化,超声心动图又观察到瘤体有蒂且附蒂摆动这一较为特异的征象,需要高度怀疑黏液瘤。

14例患者中超声心动图明确诊断12例,准确率约85.7%;MSCT诊断11例,准确率约84.6%。
单发右心房黏液瘤影像表现非常典型,MSCT增强扫描显示界限清晰、边缘光整(规则或不规则)团块状充盈缺损,瘤体内密度不均匀,可有不规则轻度强化影及不同程度钙化;特异性的影像学征象就是瘤体活动度大,有蒂附着于房间隔中央部,收缩期和舒张期通过三尖瓣在右心房、心室之间来回运动(图1A、1B)
超声心动图对于瘤体的整体形态观察不如多层CT,因为多层CT运用强大的后处理功能,任意平面用最大密度投影、多平面重建以及三维容积成像,甚至可以结合3D打印技术,完美展现病灶。
治疗原发性肺动脉高压,经皮肺动脉去神经术优于西地那非!南陈绍良团队TCT上报告PADN-CFDA研究结果
南京医科大学附属南的陈绍良团队首创的经皮肺动脉去神经术(PADN)是一种新型微创血管内导管介入治疗,通过抑制肺动脉交感神经活性而改善肺动脉高压患者肺血管重构,延缓疾病进展。近日,陈绍良教授在TCT2022上首次公布PADN-CFDA研究结果:对于WHO分类的第一大类肺动脉高压,与单独西地那非治疗相比,PADN联合西地那非治疗在6个月时提高了患者的运动能力、血流动力学和临床结果。 杨进刚阜外2023-09-30 12:51:320000
杨进刚阜外2023-09-30 12:51:320000常下馆子,小心得糖尿病!郑州大学研究
日子好了,饭店多了,下饭店的次数也多了。不过近日郑州大学学者等进行的研究提醒,经常下馆子或对健康无益,会增加得糖尿病的风险。研究显示,与每周不下馆子的人相比,那些每周下个≥11次馆子的人,会增加39%的糖尿病风险。研究者还发现,下馆子增加的糖尿病风险比较“重男轻女”,与每周都在家吃饭的男士相比,每周下个≥11次馆子的男士,增加36%的2型糖尿病风险。而女性未发现这种风险。中国慢病前瞻性研究:七成冠心病事件和四成脑梗与不健康生活方式有关
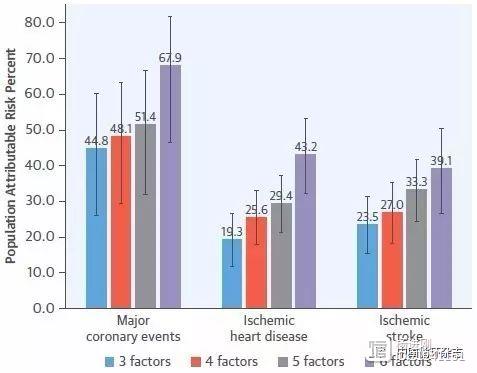
中国慢性病前瞻性研究项目对近50万人追踪7年余发现,67.9%国人冠心病事件和39.1%缺血性脑卒中,与吸烟、饮酒、身体活动、饮食、肥胖等不健康生活方式有关。研究显示,如果一个人能坚持不吸烟或尽早戒烟、每日饮酒<30g、爱运动、饮食蔬果充足红肉少,以及健康体重中至少4项,就可相对降低58%的严重冠心病事件风险,降低43%的冠心病风险,降低39%脑梗塞风险。 杨进刚阜外2023-08-06 16:36:400000
杨进刚阜外2023-08-06 16:36:400000肥胖但代谢健康,也不正常!开滦研究新分析
近年来,有研究提出了“代谢健康型肥胖”这个概念。关于代谢健康型肥胖是否增加心血管风险,目前研究结论并不一致。有研究显示,代谢健康型肥胖人群的心血管风险与代谢健康的正常人群类似;但也有研究发现,这类人群的心血管风险明显增加。一项基于开滦研究5.4万余人的新分析表明,代谢健康型肥胖人群即便长期保持“代谢健康”状态,其发生早发心血管病的风险仍然增加,尤其是中青年人群。 杨进刚阜外2023-07-26 17:58:460001
杨进刚阜外2023-07-26 17:58:460001没用降脂药时,国人坏胆固醇若太低易中风!开滦研究新分析
河北唐山开滦医院吴寿岭等利用开滦研究Ⅰ和Ⅱ两个队列开展的一项研究表明,既往没有心血管病的人,在没有用调脂药物的情况下,即便低密度脂蛋白胆固醇(LDL-C)水平<70mg/dl(<1.8mmol/L),出现中风的风险仍然较高。研究者发现,在中风的各个潜在危险因素中,血压控制较差、极低LDL-C水平(≤40mg/dl)是最主要的危险因素。

 正在请求数据,请稍候!
正在请求数据,请稍候!