血脂也有警戒值(要排除继发性血脂异常,美国脂质协会声明)
声明指出,理想情况下,只有当患者处于稳定的代谢状态且没有并发疾病时,才应该查血脂。
非HDL-C:应作为常规
检测Lp(a)对于有强ASCVD家族史、对他汀治疗无反应,或已降脂后仍发生ASCVD事件的患者有价值。
3、对于有心血管病的成年人,或有糖尿病的高危患者,应开始使用他汀,无论LDL-C水平如何。
1、改善生活方式或调整血脂治疗4~12周后,建议检测血脂。
血甘油三酯是唯一在餐后发生显著变化的血脂类型,空腹和餐后的差异通常小于15%。但甘油三酯升高可能会干扰Friedewald公式对LDL-C的准确估计。使用Martin/Hopkins公式就没有这个问题。
3、对于甘油三酯>4.5 mmol/L的患者,目前不建议用LDL-C估算公式,新的方法正在接受评估。
载脂蛋白B:检测尚未标准化
非HDL-C,即总胆固醇和HDL-C的差值,与心血管病事件的发生高度相关。检测非HDL-C不受禁食状态的影响,可有效指导心血管病的预防。
检测频率
3、急性发病的患者血脂水平可能较低,如急性心梗时,可考虑在发病12小时内或之后4~8周内查血脂。
2、对于甘油三酯<4.5 mmol/L的患者,建议优选Martin/Hopkins方法来估算LDL-C水平,尤其是LDL-C水平<1.8 mmol/L、甘油三酯为1.7~4.5 mmol/L的患者。
Lp(a)是一种致动脉粥样硬化颗粒,也是ASCVD的独立危险因素。Lp(a)升高在很大程度上由基因决定,也可能在雌激素水平较低、严重甲减和慢性肾脏疾病时升高。
近期,美国国家脂质协会(NLA)发布了血脂检测科学声明,对各种血脂成分的检测给出了建议。
不建议在初始评估和进行调脂治疗时,检测残余胆固醇水平。
对于已经接受最大剂量他汀联合(或不联合)依折麦布治疗、LDL-C仍>1.8 mmol/L的患者,检测Lp(a)对于确定可从PCSK9抑制剂中可能获益的患者,可能是合理的。
检测载脂蛋白B用于指导调脂治疗是合理的,建议用于辅助诊断家族性异常β脂蛋白血症和家族性混合型高脂血症。
对于高甘油三酯血症患者,也可考虑计算非HDL-C水平来评估致动脉粥样硬化性脂蛋白。
空腹和餐后检测非高密度脂蛋白胆固醇(HDL-C)都是可靠的,能有效指导ASCVD的预防。
残余胆固醇的计算公式如下:REM-C = TC-LDL-C-HDL-C。残余胆固醇与甘油三酯水平的相关性较小,可能提供额外的信息,但临床意义尚有待研究。
载脂蛋白B的检测受甘油三酯的影响较小,美国心脏协会/美国心脏病学会(AHA/ACC)胆固醇指南认为,载脂蛋白B中度增加ASCVD的发生风险,但载脂蛋白B的检测方法尚未标准化。
1、LDL-C极高(任何年龄≥4.9 mmol/L 或儿童≥4.1 mmol/L)应报告为重度高胆固醇血症,提示家族性高胆固醇血症的可能性高,或可能需要高强度他汀治疗。
在开始常规降脂治疗之前,应首先解决血脂异常的继发原因。
首先要排除继发性血脂异常
血脂也有警戒值
3、甘油三酯≥5.65 mmol/L,建议报告为严重高甘油三酯血症,心血管事件风险增加。甘油三酯≥11.3 mmol/L,胰腺炎风险增加。
携带动脉粥样硬化载脂蛋白B的脂蛋白,包括非HDL-C和LDL-C的胆固醇水平升高,是动脉粥样硬化的根本原因,是临床ASCVD相关事件的基础。
2、没更改药物时,可考虑每隔3~12个月查血脂。
研究发现,相对于大密度LDL颗粒,小而密LDL-C似乎会增加ASCVD的发生风险。小而密LDL-C较高,与较高的载脂蛋白B水平有关。
对于动脉粥样硬化性心血管病(ASCVD)的管理,查血脂很重要。
甘油三酯> 1.7 mmol/L时,估算的LDL-C值不准确
载脂蛋白B是一种存在于所有致动脉粥样硬化颗粒中的蛋白,如LDL、IDL、VLDL和Lp(a)。每个脂蛋白颗粒只含有一个载脂蛋白B分子,提供了血浆中致动脉粥样硬化颗粒数量的信息。
来源:Lipid measurements in the management of cardiovascular diseases: Practical recommendations a scientific statement from the national lipid association writing group. J Clin Lipidol, September 24, 2021
1、对于LDL-C水平≥1.8 mmol/L、甘油三酯< 1.7 mmol/L的患者,使用Friedewald公式是合理的。Friedewald公式为LDL-C=总胆固醇(TC)-HDL-甘油三酯(TG)/2.2。但对于甘油三酯为1.7~4.5 mmol/L的患者来说,用Friedewald公式来估算LDL-C水平时,准确性较低。
在初始评估中检测小而密LDL-C水平可能是合理的,但不建议在进行调脂治疗时检测。
小而密LDL-C:初始评估合理
非HDL-C包括所有可能导致动脉粥样硬化的颗粒所携带的胆固醇,包括LDL、中密度脂蛋白(IDL)、极低密度脂蛋白(VLDL)、VLDL残基、乳糜微粒、乳糜微粒残基和脂蛋白(a)[Lp(a)],因此可以作为心血管生物标志物。
残余胆固醇:临床意义尚有待研究
继发原因包括大量饮酒、胰腺炎、某些药物(利尿剂、β受体阻滞剂和激素)、肝病、肾病综合征、未控制的糖尿病、甲减或甲亢、原发性胆汁性胆管炎和HIV感染等。
有研究发现,在仰卧位抽血时,总胆固醇和低密度脂蛋白胆固醇(LDL-C)水平较低,为了标准化,建议患者于坐位抽血。
检测注意事项:空腹、餐后均可以
如果筛查时血脂检测结果异常,随访时应复查空腹血脂。
2、成年人非HDL-C≥5.7 mmol/L时,建议报告可能为遗传性高脂血症。
在肥胖、高甘油三酯血症、代谢综合征、糖尿病、慢性肾脏疾病、绝经后状态人群中较高。由于LDL-C和甘油三酯之间的反向关系,这类患者LDL-C通常不显著升高,而小而密LDL-C较高。
许多疾病,特别是急性炎症时,血脂检测结果对评估风险或预测治疗效果时不可靠。
转载:请标明“中国循环杂志”很多疑难复杂病例,一个医生一生也只能见到一次
脂蛋白(a):有额外价值
4、无论是空腹还是餐后非HDL-C,结果均准确。
建议采用空腹查血脂,但餐后查也可以接受。若餐后甘油三酯>175 mg/dl(>2 mmol/L)时,应考虑进行空腹查。
不挑食、活跃、要睡够、别太苛刻!美国心脏协会专家谈儿童健康点
心血管病的形成,是陈年积累所致。而令人警惕的是,很多儿童青少年的心血管病危险因素就已亮了红灯。比如,北京1.5万人研究数据显示,2017年,北京市儿童青少年血脂异常检出率为20.3%。高胆固醇血症检出率为5.0%。高胆固醇血症检出率较2004年已增加近3倍。 杨进刚阜外2023-09-29 12:51:550000
杨进刚阜外2023-09-29 12:51:550000BMJ:医疗差错是美国人第三大死因
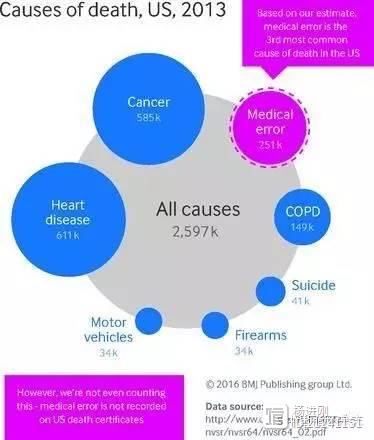
近日,BMJ发表的调查数据显示,在美国,医疗差错是仅次于心脏病和癌症的第三大死亡原因。该数据显示,美国每年因医疗差错导致的死亡占所有死亡的9.5%。医疗差错超过呼吸系统疾病跃据美国第三大死因。根据美国CDC的数目,在2013年,美国有61万人死于心脏病,58万人死于癌症,14万人死于慢性呼吸系统疾病。 杨进刚阜外2023-07-31 17:50:180000
杨进刚阜外2023-07-31 17:50:180000江苏省人民医院学者发现预测房颤消融失败新手段
江苏省人民医院陈红武等研究提示,对于阵发性房颤患者,肺静脉前庭首次消融术后,明确肺静脉触发灶者,复发的主要原因是左心房肺静脉传导的恢复。无明确肺静脉触发者,主要原因是非肺静脉触发灶,常需要额外的消融。本研究发现,首次消融术后,肺静脉触发房颤组与无肺静脉触发房颤组的房颤复发比例相似;二次消融术后,肺静脉触发房颤组的成功率明显高于后者(95.1%vs84.1%)。有高血压的人,每周运动420分钟最佳!山东近六万人研究
目前指南建议,成年人每周至少进行150分钟的中等强度运动或75分钟的高强度运动。山东大学齐鲁医学院FuzhongXue等发表的一项纵向队列研究发现,对于高血压患者来说,每周休闲时运动达到417min时,心血管获益达到拐点,此后随着运动时间延长,心血管获益不再那么明显地增加了。 杨进刚阜外2023-09-17 09:00:510000
杨进刚阜外2023-09-17 09:00:510000老年人心脏标志物正常值要提高!?美国三学会发文
除了望闻问切,视触叩听,生物标志物的检测和影像学的检查,已成为心血管疾病诊断、预后和监测的重要组成部分。但是,在老年人群中,生物标志物以及影像学指标的“正常”范围通常较宽,与年轻成人的异常范围相重叠,从而进一步降低了特异性。针对这个问题,美国心脏病学会、美国国立衰老研究所和美国老年医学学会相关专家进行了探讨,并发文JACC。

 正在请求数据,请稍候!
正在请求数据,请稍候!