哪些人易发生急性肾损伤(中国台湾专家共识)
对于接受冠状动脉造影的患者,发生急性肾损伤的风险因素包括>75岁、糖尿病、慢性心力衰竭、贫血、基线肾功能异常、造影剂用量大、低血压和使用主动脉内球囊反搏。
老年、慢性肾病、糖尿病、高血压、慢性心力衰竭、失代偿期肝硬化、恶性肿瘤和高共病指数评分都是危险因素。
对于充分液体复苏后仍处于休克状态的患者,去甲肾上腺素优于多巴胺。低剂量多巴胺不能用于急性肾损伤的预防。
针对不能通过体检正确评估容量状态的患者或特定人群(慢性心力衰竭、急性呼吸窘迫综合征或休克的患者),可能需要进行有创血流动力学监测。
近日,中国台湾专家发表急性肾损伤危险因素与预后评估2020共识,从5个问题角度,就危险因素、预后因素评估及危险分层给予了推荐。
3 速尿应激试验(FST)能否作为预测指标?
转载:请标明“中国循环杂志”很多疑难复杂病例,一个医生一生也只能见到一次
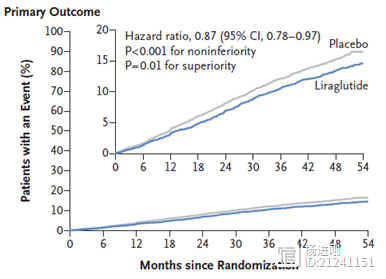
到目前为止,还没有针对急性肾损伤的“一刀切”风险预测模型。表1总结了急性肾损伤的最常见危险因素和易感因素。
高风险人群应避免使用肾毒性药物。利尿剂只能用于治疗体液过多,不能用于预防急性肾损伤。
4哪些因素与新发慢性肾脏病或终末期肾病有关?
表1 急性肾损伤的最常见的危险因素和易感因素
由于FST对肾脏替代治疗的启用/预测的特异性不佳,建议不要依赖单一的FST结果来决定是否启动肾脏替代治疗。相反,建议结合临床情况、残余肾容量和FST结果来决定是否开始肾脏替代治疗(RRT)。
来源:Risk factors and prognosis assessment for acute kidney injury: The 2020 consensus of the Taiwan AKI Task Force. J Formos Med Assoc, 2021, 120(7):1424-1433.
少尿、透析、急性肾损伤分期高、复发性急性肾损伤、血肌酐水平和急性肾损伤持续时间都是急性肾损伤后透析依赖的危险因素。
2 应如何评估?
对于诊断为心力衰竭、急性呼吸窘迫或休克的患者,建议进行更精确的容量状态评估,应考虑通过PiCCO或IVC动态监测进行容量状态评估。

患者应通过体检进行容量状态评估,包括体重和尿量测量。
危重病患者可使用急性生理学和慢性健康评估II(APACHE-II)或序贯器官衰竭评估评分(SOFA)进行风险评估。
由于肌酐通常在急性肾损伤发生后72小时才显著升高,因此建议在高危人群中使用生物标志物进行急性肾损伤的早期诊断。
对于没有低血容量或有速尿禁忌症的急性肾损伤患者,FST可用于预测急性肾损伤分期进展。
对于没有肾功能评估的高危人群,我们建议检查血尿素氮和肌酐。建议每2~3天检查一次,在7天内至少检查3次肾功能。
在高危人群中进行详细的危险分层和肌酐和尿量监测有助于早期诊断急性肾损伤。有较高急性肾损伤风险人群的病史记录、体检和血液动力学监测至关重要(图1)
图1 急性肾损伤易感性风险、暴露风险与早期评估的关系
1 如何识别高风险患者?
高风险评分、基线慢性肾病和诊断为急性肾损伤时的低白蛋白血症是急性肾损伤后透析依赖的危险因素。
重磅!利拉鲁肽在我国获批新适应证,2型糖尿病伴心血管病患者有了新选择
 杨进刚阜外2023-09-04 15:27:150002
杨进刚阜外2023-09-04 15:27:150002疫情期间无需调整降压药!新英格兰医学杂志连发三项研究
近日,新英格兰医学杂志连发3篇文章报道了降压药ACEI和ARB对于新冠肺炎病情的影响。三项研究均表明,服用降压药,尤其是ACEI和ARB,不增加新冠病毒易感性,也不会加重新冠肺炎病情和死亡风险。因此对于服用这些降压药病人,无需在情期间调整降压药物。哈佛大学分析发现,使用ACEI(2.1%vs.6.1%)或ARB(6.8%vs.5.7%)均不增加院内死亡风险。抗病毒药物替洛龙有望治疗心肌纤维化!中澳研究
心肌纤维化与绝大多数心血管病有关,但是目前尚缺可靠治疗方法。不过近日,中澳学者进行的一项研究带来好消息:抗病毒药物替洛龙有望治疗心肌纤维化。之前有实验表明,替洛龙可预防小鼠肺纤维化病变。这让研究者泛起针对心肌纤维化有无疗效的念头。体外实验结果显示,与未处理的人心肌成纤维细胞相比,经替洛龙(10µM)处理的人心肌成纤维细胞,转化生长因子-β诱导胶原合成明显减少。胡盛寿获国际冠心病大会终身成就奖
8月4日,国际冠心病大会(ICC)2018期间,中国医学科学院阜外医院院长胡盛寿院士被大会授予终身成就奖。“他是一位有远见的领导者,”ICC2018共同主席,美国西奈山伊坎医学院的JohnD.Puskas教授这样评价胡盛寿。他还指出,有了胡盛寿院士的支持,国际冠心病大会才能来到中国。 杨进刚阜外2023-08-19 15:29:550000
杨进刚阜外2023-08-19 15:29:550000你知道心电图上的“尖顶军盔征”吗?
在普鲁士统一德意志诸邦、及其之后的腾飞时期,我们可以看到许多华丽的普鲁士军盔,无论是俾斯麦首相、威廉二世大帝或是兴登堡元帅都曾头戴过这华美、荣耀的象征—普鲁士军盔(SpikedHelmet)。头戴军盔的俾斯麦首相(1815.4.1-1898.7.30) 杨进刚阜外2023-08-10 09:55:040000
杨进刚阜外2023-08-10 09:55:040000

 正在请求数据,请稍候!
正在请求数据,请稍候!