南京儿童医院杂交治疗小婴儿肺动脉闭锁经验
本组接受镶嵌治疗的47例Ⅰ型室间隔完整性膜性肺动脉闭锁的患儿的年龄为3 h~6 个月。
【一生可能只见一次的病例】
欢迎购买《GAP-CCBC精彩病例荟萃》
研究者认为扩张术后早期适度的肺动脉瓣狭窄可避免肺血增多、肺出血等并发症。但术后中重度肺动脉瓣狭窄的病例,如有严重低氧或严重右心功能不全,可视具体情况行B-T分流、动脉导管支架置入、二次球囊扩张或右心室流出道补片扩大术等。
研究者表示,本组病例术后早期氧饱和度逐渐降低,主要原因为右心室、肺组织水肿,氧交换减少,吸氧后动脉导管缩小,甚至闭合。术后保持动脉导管通畅,是提高生存率的重要条件。
但研究者发现,新生儿B-T分流手术难度较大,因新生儿凝血机制不健全及术后抗凝治疗,吻合口易出血,部分处于高凝状态的患儿则易出现栓塞,二次手术时局部会形成粘连。他们不建议做BT分流保留动脉导管,动态观察动脉导管缩窄或闭合情况,如出现动脉导管明显缩窄、严重低氧血症者行动脉导管支架置入术。
研究者表示,镶嵌治疗避免了新生儿期的体外循环,大大减轻神经系统并发症;且该术式不使用造影剂,对导管、球囊的使用不受血管和体重的限制,操作距离短,可避免血管穿孔、乳头肌、腱索损伤,准确率高。
多数患儿术后早期血压表现为容量依赖性,携带呼吸机平均时间(3.2±0.4)d,监护室平均滞留时间(6.3±0.5)d。
本组病例中的42 例存活患儿均存在轻中度肺动脉瓣狭窄,已有5 例患儿接受再手术治疗,4 例患儿行右心室流出道补片扩大及三尖瓣成形术,1 例患儿行二次球囊扩张术,其中有2 例患儿术后死亡,1 例患儿在术后1 周因动脉导管直径渐缩小,持续低氧血症,行经右心室动脉导管支架植入术。
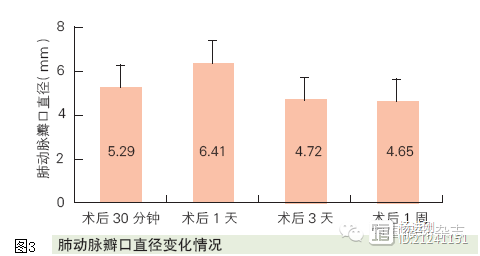
本组患儿术中无死亡。多数患儿术后1~3 h 会出现血氧饱和度降低,但3天内逐渐升高至85%左右(图1)。
所有患儿采用正中开胸,在食管超声引导下用套管针于右心室流出道距肺动脉瓣约2 cm处进行穿刺并穿过闭锁的肺动脉瓣,置入导丝,在导丝引导下置入球囊、导管,注水扩张。
“很多疑难复杂病例,一个医生一生也只能见到一次。”而《GAP-CCBC精彩病例荟萃2015》就是这样一本书。
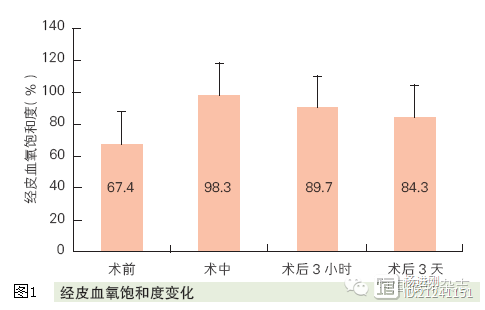
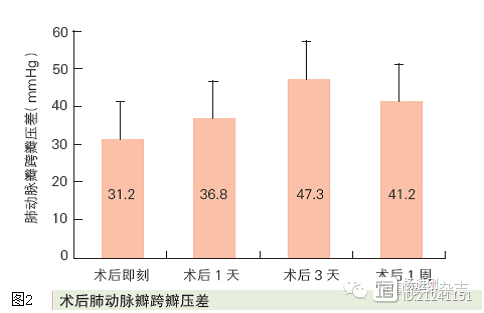
术后肺动脉瓣跨瓣压差有一定的波动(图2)。术后肺动脉瓣口直径较术中略有缩小,约缩小1~2 mm(图3)
南京医科大学附属南京儿童医院莫绪明、王智琪等研究提示,外科镶嵌治疗小婴儿Ⅰ型室间隔完整性膜性肺动脉闭锁在改善缺氧、增加肺血流量、减小手术创伤,缩短监护室滞留时间方面优势明显,但因术后出现轻中度肺动脉瓣狭窄,常需要二次手术。
5 例患儿在住院期间死亡,包括右心功能不全2 例,低氧不能脱离呼吸机继发多脏器功能衰竭2 例,重度感染1 例。研究者估计,预后不良与新生儿、低体重、术前缺氧时间长、右心发育不全、术后动脉导管关闭及感染等因素有关。
来源:王智琪, 莫绪明, 孙剑, 等. 小婴儿室间隔完整性膜性肺动脉闭锁外科镶嵌治疗. 中国循环杂志, 2015, 29: 55-58.
大动脉炎:一种从有症状到确诊需1~10年的病
有一种疾病多发生于年轻女性,从症状出现到明确诊断需要1~10年时间,从确诊到脑卒中的发生多为0~4年。虽然它是青年卒中的少见病因,但报道渐多。它就是大动脉炎(TA)。如果一个人经常发热、乏力、头晕、头痛、关节痛、肌痛,或者还伴有食欲下降、体重下降等,若不严重通常不容易引起重视,即使长年累月。但这却通常是大动脉炎无脉前期的表现。当发展到无脉期,则表现为肢体或器官缺血相应的症状。青少年有诱因静脉栓塞抗凝,6周足矣!JAMA研究
JAMA发表的一项随机对照研究数据显示,对于21岁以下有诱因静脉血栓栓塞患者,基于复发性静脉血栓栓塞风险和出血风险,抗凝6周不比3个月抗凝效果差。研究纳入在五个国家的42个中心的417例21岁以下的急性有诱因静脉血栓栓塞患者,引起静脉血栓栓塞的最常见因素是放置中心静脉导管、感染和近期的创伤或手术。每天快走20分钟,即可防抑郁!爱尔兰研究
近年来,抑郁症越来越被人熟知。抑郁症在年龄较大的人群中患病率较高,是几种主要慢性疾病的重要危险因素,包括认知和身体机能下降、心血管病、慢性疼痛,并增加全因死亡和自杀风险。有研究表明,规律进行身体活动有助于预防抑郁症。国家慢性病中长期防治规划:全民要开展减盐、减油、减糖行动
2月14日,国务院办公厅印发《中国防治慢性病中长期规划(2017—2025年)》(以下简称《规划》)。这是首次以国务院名义发布的慢性病防治规划。慢性病主要包括心脑血管疾病、癌症、慢性呼吸系统疾病、糖尿病和口腔疾病,以及内分泌、肾脏、骨骼、神经等疾病。到2020重大慢病过早死亡率降低10%JAMA子刊研究称,替格瑞洛还可当抗生素用
可能有人会注意到,在头对头比较氯吡格雷和替格瑞洛的国际多中心、大规模、随机对照临床试验——PLATO研究中,替格瑞洛组中感染相关死亡率明显低于氯吡格雷组。另外,在XANTHIPPE研究中,应用替格瑞洛的患者在因肺炎住院后,其肺功能恢复得更好。难道新型抗血小板药物替格瑞洛还有抗菌作用?

 杨进刚阜外
杨进刚阜外









