血压控制不好时应想到的10个问题
3.是否做到了减肥和限盐?
10.需要请哪个科室会诊?
有肾功能不全的高血压患者可请肾科医生会诊。有脑卒中或其他血管疾病的患者可请神经科或血管科会诊。怀疑内分泌系统疾病的患者可请内分泌专业的医生协助解决问题。
1.血压测量是否正确?
每处方一种新药时,告诉患者药物可能的不良反应,对于一过性的不良反应,嘱咐患者可以不用停药,每次就诊时询问患者有无不良反应。
与患者沟通,告知用药的必要性,要注意有些患者即使没有按时服药,也不如实报告。
对于疑难的病例,需要全面掌握资料。血脂、血糖、蛋白尿、24小时尿钠、电解质、估计eGFR、甲状腺和肝功能也很重要。
2.患者是否按时服药?
非类固醇类抗炎药和复方口服避孕药通常引起血压升高。环孢霉素有升血压的作用,与相关学科的医生商量一下,看是否可以改用其他药物。可卡因和酗酒也有升压作用。
一般情况下,80%的高血压患者在门诊就能解决问题。但仍有一小部分患者的血压不能被很好控制,对于这些患者,医生应注意哪些问题呢?发表在英国心脏病学杂志的一篇文章提出,当患者血压控制不好时,医生需考虑以下10个问题。
特殊问题:注意有无心律失常,如患者房颤时,自动血压计不准确,需用水银血压计。年龄>80岁和有些糖尿病患者有体位性低血压(站立时收缩压降低20 mmHg或有症状),有体位性低血压的患者应监测站立血压。
根据英国的国立卫生研究院/英国高血压学会的推荐,年龄小于55岁的高血压患者首选ACEI,单药控制不佳者可联用钙拮抗剂和/或利尿剂;年龄大于55岁者首选钙拮抗剂或利尿剂,单药控制不佳者可联用ACEI。联用ACEI、钙拮抗剂和利尿剂的患者仍不能满意控制血压,可加另一种利尿剂(如螺内酯)、α受体阻滞剂或β受体阻滞剂。
来源:Br J Cardiol.2008,15:249
所有患者均应常规检查心电图,有左室肥厚的患者心血管危险高。若有资料提示肾脏不正常,应考虑做肾脏超声,以除外多囊肾和肾动脉狭窄,超声检查时见到一侧肾脏较小提示存在肾动脉狭窄。年轻顽固性高血压患者,要除外外周血管疾病;服ACEI期间肾功能恶化,应怀疑肾动脉狭窄。年轻焦虑病人查尿中的尿香草基杏仁酸(VMA),除外嗜铬细胞瘤。
考虑家庭自测血压:建议患者在家监测血压,家庭自测血压和诊室血压的差别为10/5 mmHg。
若螺内酯效果明显,要警惕患者发生低血压,有时需调整其他药物的剂量,必要时需要行CT筛查有无肾上腺腺瘤或双侧肾上腺增生导致的高醛固酮血症。
告诉患者,体重减轻10公斤,收缩压将降低10 mmHg(但要考虑患者的肥胖程度),鼓励他们坚持减肥。限盐可以明显降低血压,很多降压药物【如血管紧张素转化酶抑制剂(ACEI)、血管紧张素受体拮抗剂(ARB)和β受体阻滞剂】的降压作用也会因此更好。查24小时尿钠观察患者限盐情况。
确保所有诊断和治疗都已达到最佳后,若血压仍不能很好控制,需与患者商议进一步检查,查找继发性高血压。
转载:请标明“中国循环杂志”
7.是否需要筛查继发性高血压?
8.是否做到了综合防治?
9.还有哪些必要的检查没有做?
6.需要用螺内酯吗?
5.用药情况怎样?
顽固性高血压患者中,21%有醛固酮增高症,尤其是伴低血钾的患者。测定肾素/醛固酮比例有一定帮助,但很多医院没有条件,也有可能为假阴性结果。此时加用小剂量螺内酯(12.5mg)可能有效,阿米洛利(Amiloride)可能也有效。用药的患者需定期观察电解质,若有腹泻或脱水,应暂时停药。
4.是否同时服用升高血压的药物?
一例患者往往存在多重危险因素,若血压不能满意控制的话,其他危险因素就更需要强化控制。已确诊心血管病、糖尿病或慢性肾病的患者,其他措施必须到位。若心血管危险≥20%,应考虑他汀治疗。新NICE指南亦建议,年龄>74岁、吸烟及同时患高血压者也应服他汀。
测量:测量前休息10分钟;坐位测血压,注意袖带位置;至少测2次,相隔1~2分钟。
不是一家人,不进一家门!哈佛大学研究:心血管危险因素有家庭聚集性
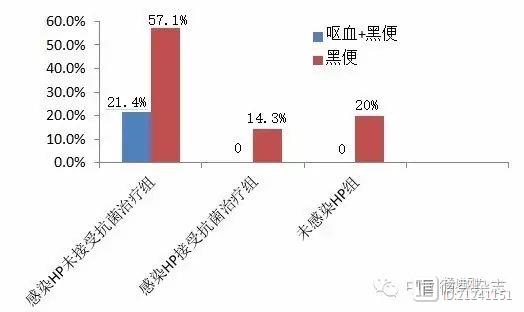
心脏健康的危险因素如吸烟、不健康的饮食和体育活动少,看似是个人问题,但对于已婚人群来说,生活在一个屋檐下的夫妻双方是互相影响的。近期,哈佛大学的研究人员评估了5364对夫妻的心血管危险因素和行为,发现对大多数夫妻来说,两个成员要么都属于理想水平,要么都属于非理想水平。新疆医大一附院学者称,幽门螺杆菌感染增加介入后出血风险
对于心脏介入医生而言,都希望每一位心梗患者在接受介入治疗后能够恢复到最佳健康状态,不过有时候治疗效果就会在幽门螺杆菌上打个折扣。近期新疆医科大学第一附属医院黄定、刘静等进行的研究就发现,感染幽门螺杆菌者介入术后应用抗血小板药物治疗会增加上消化道出血风险,而积极抗菌治疗有助于降低出血。 杨进刚阜外2023-08-04 14:11:170000
杨进刚阜外2023-08-04 14:11:170000生酮饮食对心衰患者有益!?JACC焦点文章
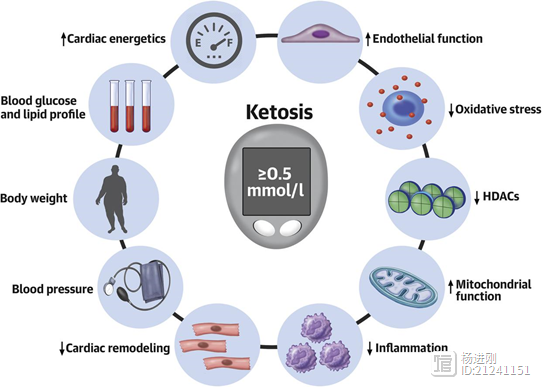
2月23日,JACC焦点研讨会专栏发表的一篇文章指出,酮体对于心血管患者有保护作用,尤其是心衰患者。酮体不仅可作为衰竭心脏的辅助燃料,还可能有多种作用,包括改善内皮功能、缓解氧化应激、改善线粒体功能、发挥抗炎作用、减轻心脏重构。除了对心脏的有益作用,酮体还能改善心血管病患者的体重、血压、血糖和血脂。酮症的有益作用 杨进刚阜外2023-09-13 18:01:530000
杨进刚阜外2023-09-13 18:01:530000常吃辣椒,可长寿!中美等四国57万人Meta分析
近年来,有不少研究表明,辣椒对身体有诸多益处,比如,防止肥胖和高血压、降低糖尿病风险、延长寿命。12月8日,《美国预防心脏病学杂志》上发表的一项系统综述和Meta分析进一步证实,经常吃辣椒,可显著降低全因死亡、心血管死亡和癌症死亡风险。分析显示,与很少吃或不吃辣椒的人相比,经常吃辣椒的人中全因死亡、心血管死亡、癌症死亡风险分别降低了13%、17%、8%。放下手机!中国研究称,青少年手机成瘾导致高血压,20%初中生手机成瘾
儿童青少年高血压在世界范围内呈上升趋势,特别是在中国。皖南医学院公共卫生学院学者发现,中国初中生的高血压患病率高达16.2%,且这与肥胖、睡眠质量差和智能手机成瘾有关。智能手机成瘾可能是青少年高血压的一个新的危险因素。研究用随机整群抽样的方法,对2639名12-15岁的初中生(1218名男生,1421名女生)进行了横断面研究。根据中国儿童性别和年龄的参考数据定义超重/肥胖和高血压。