支架合并房颤抗栓(可考虑7个建议)
2020冠⼼病合并房颤患者抗栓管理中国专家共识指出,稳定性冠⼼病合并房颤患者⾸选NOAC单药治疗[6]。综合上述国内外指南,本例患者双联抗栓药物联用应持续至12个月,之后应改为单独口服抗凝药物。
这是一位69岁男性,因“胸痛、胸闷5小时”入院,既往吸烟20年,2型糖尿病8年,非瓣膜性房颤2年,长期⼝服华法林,入院查INR为2.6,hs-cTnI 116 ng/L(↑)。
(5)如需三联抗栓治疗,则应优先选择P2Y12受体拮抗剂氯吡格雷;
本病例评估为高缺血/血栓和低出血⻛险三联抗栓治疗1个⽉,转为双联治疗⾄1年,⽆论是三联还是双联抗栓治疗,NOAC均是口服抗凝药物的优先选择。PCI后1年,停用抗血⼩板药物,采用脑卒中预防剂量的NOAC单药治疗。
2016年PIONEER AF-PCI研究:利伐沙班双联或三联方案较VKA三联方案显著减少了因心血管事件和出血导致的再住院。
2019美国房颤指南指出:脑卒中高风险且行PCI的房颤患者,如采用三联治疗(OAC 阿司匹林 P2Y12抑制剂),可考虑在4-6周后转换为双联治疗(OAC P2Y12抑制剂)[5]。
[5]January CT, Wann LS, Calkins H, et al. 2019 AHA/ACC/HRS Focused Update of the 2014 AHA/ACC/HRS Guideline for the Management of Patients With Atrial Fibrillation: A Report of the American College of Cardiology/American Heart Association Task Force on Clinical Practice Guidelines and the Heart Rhythm Society in Collaboration With the Society of Thoracic Surgeons[J]. Circulation, 2019, 140(2): e125-e151.
(6)使用低剂量阿司匹林(≤100 mg);
CHA2DS2-VASc评分系统,其中S2和A2分别代表既往有血栓栓塞病史和年龄≥75 岁。这两项因素可成倍增加患者血栓栓塞的风险,是房颤患者血栓栓塞的主要危险因素,所以这两项的评分各为2分。
HAS-BLED评分系统,其中包括高血压、肝肾功能损害、脑卒中、出血史、INR波动、老年(如年龄>65岁)、药物(如联用抗血小板药或非甾体类抗炎药)或嗜酒,评分0~2分属于出血低危患者,评分≥3分时提示出血风险增高。
(1)首先充分评估患者的出血和缺血风险;
(7)常规应用质子泵抑制剂。
那么双联疗程及后续治疗方案又如何?
而增加出血风险的因素包括既往出血史、联用多种抗栓药物、高龄(≥75岁)、低体重、慢性肾脏病、糖尿病、贫血、长期使用类固醇或非甾体抗炎药(NSAID)、既往有脑出血、缺血性脑卒中或其他颅内疾病史等[2]。
(作者单位:东南大学附属中大医院心内科)
房颤与冠⼼病常同时具有多种危险因素,包括高血压、糖尿病、肥胖、高龄、吸烟、饮酒、罹患慢性肾脏病等,许多患者同时患有两种疾病。
最高评分为9分,CHA2DS2-VASc评分≥2者需口服抗凝药物;评分为1分者,口服抗凝药物或不进行抗栓治疗均可;无危险因素,即评分0分者不需抗栓治疗。
(4)使用VKA时,应将INR控制在较低推荐范围,并最大化保持治疗窗内时间(TTR)>65%;
入院心电图提示:房颤心律,心室率60-70次/min;广泛性ST段压低,V4-V6最低。
(3)如无禁忌,可优先选择NOAC;
对该患者抗栓方案应如何制定?是双联还是三联药物?抗凝药物是选用新型口服抗凝药(NOAC)还是维生素K拮抗剂(VKA)?双联疗程及后续治疗方案如何?
2019年ESC 慢性冠脉综合征指南推荐:房颤合并慢性冠脉综合征(CCS)推荐采用口服抗凝药单药治疗。
对于房颤合并冠⼼病患者,既要避免支架近晚期血栓形成的风险,又要避免抗凝治疗相关出血并发症,建议:
2019年AFIRE 研究证实在合并稳定性冠心病的房颤患者中,利伐沙班单药抗凝治疗的疗效不劣于利伐沙班联合一种抗血小板药物治疗,且利伐沙班单药抗凝治疗安全性更佳。
对于NOAC药物的选择,近年来有多个大型RCT研究。2013年WOEST研究: VKA 氯吡格雷(不含阿司匹林) 双联治疗与三联治疗疗效相当,且降低出血风险。
对该患者24 h内行冠脉造影提示:左前降支近段狭窄92%,并行药物洗脱支架置⼊术。
对于房颤合并冠心病经皮冠状动脉介入治疗(PCI)患者,应积极抗栓治疗,同时管理可逆性的出血危险因素。
(2)尽量减少三联抗栓治疗时间,考虑PCI后以双联替代三联抗栓治疗;
[4]Angiolillo DJ, Goodman SG, Bhatt DL, et al. Antithrombotic Therapy in Patients With Atrial Fibrillation Treated With Oral Anticoagulation Undergoing Percutaneous Coronary Intervention: A North American Perspective-2018 Update[J]. Circulation, 2018 , 138(5): 527-536.
转载:请标明“中国循环杂志”很多疑难复杂病例,一个医生一生也只能见到一次
⾸先评估血栓栓塞及冠脉缺血风险,同时应注意出血高风险不应作为抗栓治疗禁忌,而是要筛查和纠正可逆的出血危险因素。
[7]Lopes RD, Hong H, Harskamp RE, et al. Safety and Efficacy of Antithrombotic Strategies in Patients With Atrial Fibrillation Undergoing Percutaneous Coronary Intervention: A Network Meta-analysis of Randomized Controlled Trials[J]. JAMA Cardiol, 2019, 4(8): 747-755.
本例患者CHA2DS2-VASc评分3分(高危)和HAS-BLED出血风险2分(低危)。
[1]Sun Y, Zhu J, Ma C, et al. Stroke Risk Status, Anticoagulation Treatment, and Quality-of-Life in Chinese Patients with Atrial Fibrillation: China Registry of Atrial Fibrillation (CRAF)[J]. Cardiovasc Ther, 2019,7372129.
2019 JAMA Cardiol荟萃分析:NOAC P2Y12抑制剂较以VKA为基础的三联治疗显著减少出血,疗效相似[7]。
2019年AUGUSTUS研究:房颤合并ACS患者,阿哌沙班 氯吡格雷显著降低出血风险和再住院率,不增加血栓事件。
2018北美共识指出:对于需使用口服抗凝药(OAC)且支架置⼊(需抗血⼩板治疗)的房颤患者,⼤多数患者在出院后应考虑⽴即采⽤双联治疗(OAC P2Y12抑制剂);对于部分高缺血/血栓风险且低出血风险患者,出院后继续使用含阿司匹林的三联治疗是合理的(直至PCI后1个月且极少超过1个月)[4]。
[6] 中华医学会心血管病学分会, 中华心血管病杂志编辑委员会. 冠心病合并心房颤动患者抗栓管理中国专家共识[J] . 中华心血管病杂志, 2020, 48 (7): 552-564.
参考文献
2018北美共识指出,⼤多数患者应考虑在1年时停用抗血⼩板药物,并继续采用脑卒中预防剂量的OAC。
2018欧洲共识指出,CHA2DS2-VASc≥2分且采⽤NOAC治疗的患者,应无限期持续使用NOAC,而抗血⼩板药物使用至PCI/ACS后12个⽉;房颤合并稳定性血管疾病(定义为无任何急性缺血事件或重复血运重建>1年)应采⽤OAC单药治疗。
我们来看下面这样一个典型的病例:
而A、H、C、D、Sc、V则分别代表年龄>65 岁、高血压、心衰、糖尿病、女性和血管疾病等,血管疾病是指心肌梗死、复合型主动脉斑块以及外周动脉疾病,这几项分别代表1分。
2017年RE-DUAL PCI研究表明达比加群双联治疗非劣效于华法林三联治疗,且均显著降低ISTH大出血和临床相关非大出血事件(CRNM)的发生率。
[3]Lip GYH, Collet JP, Haude M, et al. ESC Scientific Document Group. 2018 Joint European consensus document on the management of antithrombotic therapy in atrial fibrillation patients presenting with acute coronary syndrome and/or undergoing percutaneous cardiovascular interventions: a joint consensus document of the European Heart Rhythm Association (EHRA), European Society of Cardiology Working Group on Thrombosis, European Association of Percutaneous Cardiovascular Interventions (EAPCI), and European Association of Acute Cardiac Care (ACCA) endorsed by the Heart Rhythm Society (HRS), Asia-Pacific Heart Rhythm Society (APHRS), Latin America Heart Rhythm Society (LAHRS), and Cardiac Arrhythmia Society of Southern Africa (CASSA) [J]. Europace, 2019, 21(2): 192-193.
2018欧洲共识指出:大多数行PCI的房颤患者应起始采用三联治疗,取决于临床表现(ACS与择期)、脑卒中与出血风险、操作考虑(例如疾病严重程度)[3]。
欧洲指南和北美共识均指出,三联治疗或双联治疗时,抗凝药物均⾸选NOAC。2020冠⼼病合并房颤患者抗栓管理中国专家共识也推荐,三联或双联抗栓治疗时均首选NOAC。
最后口服抗凝药物应如何选择?
对于房颤患者,通常采用CHA2DS2-VASc脑卒中风险评分和HAS-BLED出⾎风险评分。
根据北美共识,本病例为永久性房颤 NSTEMI PCI,风险评估为高缺血/血栓风险、低出血⻛险,故拟三联抗栓治疗1个⽉,之后转换为双联抗栓治疗。

临床中增加冠脉缺血/支架血栓风险的因素包括高龄(≥75岁)、急性冠脉综合征(ACS)表现、既往多次心梗史、弥漫性冠脉病变、糖尿病、慢性肾脏病以及左⼼室射血分数<40%、第⼀代药物洗脱支架、支架型号偏小、支架扩张不充分、支架直径⼩、支架长度偏长、分叉支架、支架内再狭窄等;
有报告表明,中国⾮瓣膜性房颤患者合并冠⼼病⽐例⾼达37.3%[1],这些患者的抗栓方案,是近年来关注的重点。
[2]Angiolillo DJ, Goodman SG, Bhatt DL, et al. Antithrombotic Therapy in Patients With Atrial Fibrillation Undergoing Percutaneous Coronary Intervention: A North American Perspective-2016 Update[J]. Circ Cardiovasc Interv. 2016 ,9(11):e004395.
⼊院诊断考虑为:①冠心病:急性非ST段抬高型心肌梗死,⼼功能Ⅰ级 (killip分级);②2型糖尿病;③永久性心房颤动。
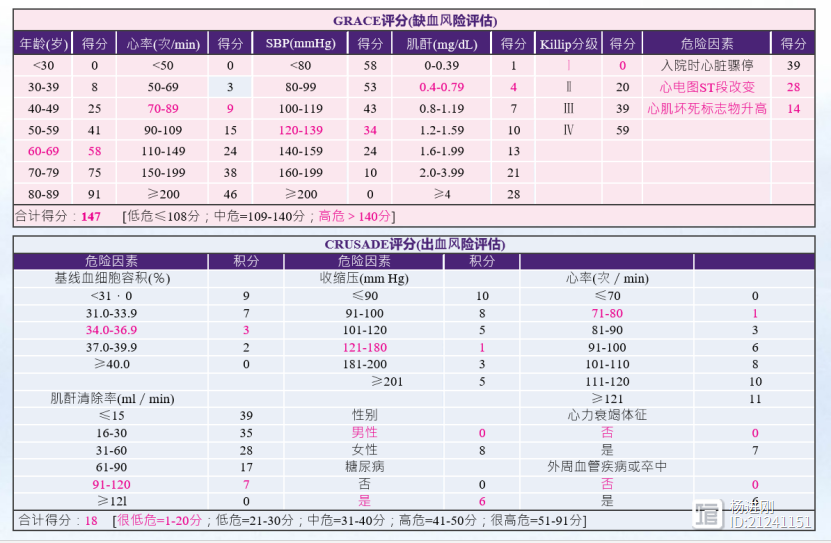
对于非ST段抬高型心肌梗死(NSTEMI),我们采⽤GRACE和CRUSADE评分系统分别进行缺血和出血危险评估,本例患者GRACE评分属于缺血高危,而CRUSADE评分出血极低危。
JAMA子刊开滦研究:“生命七指标”有变化,未来健康能预测
2010年,美国心脏协会提出了“理想心血管健康”这个新的概念,以及7个可促进心血管健康的指标,包括不吸烟、保持理想体重、积极体育锻炼、健康饮食4个健康行为,以及血压、血脂、血糖水平达标3个健康因素。青岛市立医院学者研究称,预测介入治疗CTO后心功能有新指标
青岛大学医学院附属青岛市市立医院学者研究提出,微循环阻力指数能够提早且可靠地确定冠状动脉完全闭塞病变(CTO)患者择期行PCI后左心室功能恢复情况。而且在冠状动脉完全闭塞病变的患者中,hs-CRP是预测冠状动脉微循环异常的独立的危险因素,冠状动脉完全闭塞后hs-CRP升高的患者即使是择期开通了闭塞血管,也会出现微循环障碍,提示预后不良。 杨进刚阜外2023-08-03 15:20:110000
杨进刚阜外2023-08-03 15:20:110000