TAVR术后心脏传导障碍专家共识(完全性右束支阻滞者为高危)
手术操作也会增加心脏传导障碍的发生,如球囊瓣膜成形术、瓣膜类型以及瓣膜定位。
JACC发表了由多位介入心脏病学家、电生理学家和心脏外科专家组成的专家组提出的TAVR后传导障碍的处理策略建议。
来源:Josep Rodés-Cabau,et al. Management of Conduction Disturbances Associated WithTranscatheter Aortic Valve Replacement. J Am Coll Cardiol, 2019, 74: 1086-1106.
所有患者在手术过程中也要连续心电图监测,安装临时起搏器。
手术结束后,在移除临时起搏线/中心静脉通路之前,一定要做12导联心电图,这个很重要,因为它将决定手术后的临时起搏。
对于TAVR术后传导障碍但未安装永久起搏器的患者,要在1个月和12个月随访时进行12导联心电图检测,左室射血分数降低和TAVR后LBBB(慢性或新发LBBB)的患者也应在3至6个月随访时进行评估,以确定是否需要植入 CRT和/或埋藏式心脏复律除颤器
基于当前的研究数据,与TAVR术后传导障碍风险增加相关的主要术前因素为完全性右束支阻滞(RBBB),存在RBBB为高危患者。
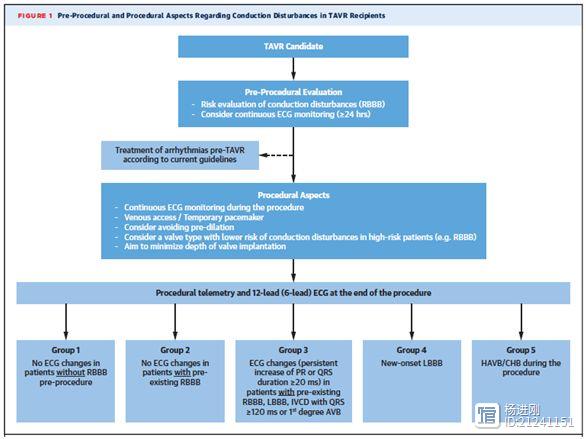
根据术后即刻心电图变化以及是否有心律失常,患者可以分为5类(图1),分别采用不同的处理策略。
最好能避免预扩张,针对高危患者(如RBBB)选择传导障碍风险较低的瓣膜类型,减小瓣膜植入深度。
转载:请标明“中国循环杂志”
术后患者的随访
对于没有发生传导障碍的患者,要按指南推荐进行随访。建议在1个月和12个月随访时进行12导联心电图检查,此后每年进行12导联心电图检查。
对于TAVR术后安装永久起搏器的患者。要在1个月、6个月和12个月随访,以了解起搏器工作情况。建议通过将起搏频率降低到40次/min以下来评估起搏器依赖性,以确定是否存在自发节律。注意起搏器检测到所有重要的心律失常事件,很重要。
专家建议要进行术前评估危险因素和进行最少24小时的心电图监测以识别术前存在的心律失常,并根据当前指南进行干预。
尽管近年来经导管主动脉瓣置换术(TAVR)围手术期并发症有了很大改善,但传导障碍的发生并没见少,仍然是手术最常见的并发症。
9米外可遥控起搏器杀人?ACC发布声明称:黑客控制不可能
医疗设备成为黑客攻击目标已有十年之余。利用独创黑客技术令自动提款机狂吐钞票的美国著名黑客巴纳比·杰克曾宣称在9米之外入侵植入式心脏起搏器等无线医疗装置,然后向其发出830V高压电击,从而令“遥控杀人”成为现实。FDA也曾于2017年因存在安全漏洞怕黑客利用召回46.5万个心脏起搏器。美国建议40~70岁超重/肥胖者筛查糖尿病
昨日,美国预防服务工作组(USPSTF)发布推荐声明,建议在40~70岁无症状的超重和肥胖人群中筛查2型糖尿病,每3年筛查1次,以降低人群心血管病风险。如有糖尿病家族史或糖代谢异常的临床病史,建议在更年轻时进行糖尿病筛查。血糖筛查的方法有三种:糖化血红蛋白(HbA1c)、空腹血糖、口服葡萄糖耐量试验(OGTT)。糖代谢异常包括空腹血糖异常、糖耐量减退和2型糖尿病,具体诊断标准见下表。喜讯!中国循环杂志最新核心影响因子2.536,位列心血管病期刊第一
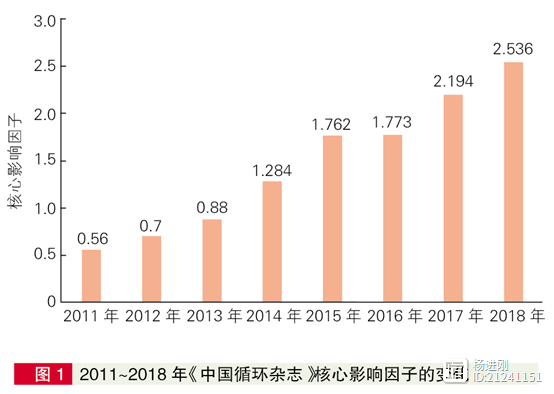
11月19日,2018年中国科技论文统计结果发布会在京召开。中国科学技术信息研究所《2019年版中国科技期刊引证报告(核心版)自然科学卷》发布的结果显示,《中国循环杂志》核心影响因子不断升高,2018年核心影响因子达到2.536(图1)。 杨进刚阜外2023-08-30 13:01:590000
杨进刚阜外2023-08-30 13:01:590000阜外窦克非等研究:8%冠脉介入患者血小板减少,中重度减少者预后差
择期经皮冠状动脉介入治疗(PCI)患者中,获得性血小板减少的发生率有多高?对于后有何影响?阜外医院窦克非、刘帅等进行的研究回答了这个问题:患者PCI后获得性血小板减少发生率较高约7.91%。随访30个月的研究结果显示,与血小板正常组相比,血小板减少组其全因死亡率(2.3%vs1.0%,P=0.0086)及心原性死亡率(1.2%vs0.5%,P=0.0261)明显增加。

 正在请求数据,请稍候!
正在请求数据,请稍候!