美发布心动过缓和心脏传导延迟指南(心率,lt,50次,分钟为心动过缓,夜间心动过缓,应筛查睡眠呼吸暂停)
转载:请标明“中国循环杂志”
有夜间心动过缓,应考虑筛查有无睡眠呼吸暂停,夜间心动过缓并不意味着需要安装永久起搏器。
7、无线起搏还需要研究
对于左心室射血分数在36~50%之间、AV阻滞有永久起搏指征的患者,如果预期需要40%以上的时间进行心室起搏时,可考虑生理性起搏(心脏再同步治疗或希氏束起搏)。生理性起搏在预防心力衰竭方面,优于右心室起搏。
对于没有可逆性或生理原因的II度Mobitz II型房室传导阻滞、高度房室传导阻滞或三度房室传导阻滞的患者,无论有无症状,均建议进行永久性起搏。
对于窦房结功能障碍患者是否安装起搏器指证,没有明确的的最小心率或长间歇的持续时间的标准,确定症状与心动过缓之间的时间相关性最重要。
该指南将心动过缓定义为心率低于50次/分钟(与正常心率50~100次/分钟相比),并指出心动过缓通常分为三类:窦房结功能障碍、房室传导阻滞(AV)和传导障碍。
对于所有其他类型的AV阻滞,在没有进展性AV传导异常的情况下,通常应仅在存在与AV阻滞相关的症状时考虑永久起搏。
窦房结功能障碍通常与年龄依赖性的窦房结组织以及周围心房心肌的进行性纤维化有关,导致窦房结和心房冲动的形成和传导异常。
欢迎购买《GAP-CCBC精彩病例荟萃2018》
“很多疑难复杂病例,一个医生一生也只能见到一次。”而《GAP-CCBC精彩病例荟萃2018》就是这样一本书。
左束支传导阻滞(LBBB)患者可能存在结构性心脏病和左室收缩功能障碍,应首先采用超声心动图筛查有无结构性心脏病(包括左心室收缩功能障碍)。
3、有左束支传导阻滞的患者建议超声检查
美国心脏病学会(ACC)、美国心脏协会(AHA)和美国心律学会(HRS)发布心动过缓和心脏传导延迟患者的评估和管理指南,该指南于11月6日同期在线发表在美国心脏病学杂志、循环和美国心律学院杂志上。
评论:有些患者的心动过缓和传导系统疾病可能与结节病、淀粉样变性或血色素沉着症有关。对于某些来自中美洲和南美洲的克氏锥虫流行区的患者,应考虑南美锥虫病。
2、夜间心动过缓,应考虑筛查有无睡眠呼吸暂停
来源:Fred M. Kusumoto, et al. 2018 ACC/AHA/HRS Guideline on the Evaluation and Management of Patients With Bradycardia and Cardiac Conduction Delay. Circulation, Published online November 6, 2018.
但是,如果患者的症状可明确归因于窦房结功能障碍,其心血管事件的风险较高,包括晕厥、心房颤动和心力衰竭。
对于睡眠期间发生睡眠相关的窦性心动过缓或暂时性窦性停顿的患者,除非存在其他起搏指征,否则不应进行永久性起搏。
点评:治疗潜在的睡眠呼吸暂停不仅可缓解呼吸暂停相关症状,改善心血管预后,绝大多数患者可能不需要植入起搏器。
6、心功能不全的患者可考虑生理性起搏
点评:对于所有LBBB患者,建议排除相关结构性心脏病,传导阻滞不仅预示有隐匿性结构性或缺血性心脏病,还提示风险增加,影响一些结构性心脏病的治疗。由于存在心脏收缩不同步或潜在的心肌病,LBBB的患者也可能有心力衰竭。
点评:总的来说,窦房结功能障碍是否需要治疗的唯一标准是患者是否有症状。如果没有症状,窦性心动过缓不需要治疗。
有非特异性症状被认为可能是心律失常的患者,有三分之一通过动态监测,没有发现与症状有关的心律失常。
点击下载原文
5、三种原因考虑安装起搏器
本指南中,处理缓解心动过缓和心脏传导延迟的几个核心建议如下:
4、对于窦房结功能障碍,没有明确的需要安装起搏器的心率下限
睡眠呼吸障碍和夜间心动过缓二者都比较常见,治疗睡眠呼吸暂停不仅可以减少心动过缓,还对心血管有益。
1、无症状的窦性心动过缓不需要治疗
需要明确将从新出现的起搏技术中获益最多的患者群体,例如希氏束起搏和无线起搏系统。
评论:由于监测时间较长,长时间的植入式监测仪(loop recorder)和贴片比24小时或48小时动态心电图的准确率更高。

中国家族性高胆固醇血症约千分之一,LDL-C无一达标!阜外医院China PEACE百万人群新分析
家族性高胆固醇血症是一种相对常见的遗传性疾病,在欧洲,此病的患病率为0.2%~0.5%。4月12日,阜外医院郭远林、刘佳敏等发表的一项基于ChinaPEACE百万人群项目的研究表明,在我国35~75岁人群中,根据中国专家共识的诊断标准,家族性高胆固醇血症的患病率大约为0.13%,即每769人中约有1例患者,年龄和性别标准化的患病率略下降,为0.11%。美国研究称,空气污染让孩子焦虑
暴露于空气污染是一个公认的全球健康问题,与哮喘等呼吸系统疾病、心脏病和中风风险增加有关,根据世界卫生组织的数据,每年有数百万人死于空气污染。《环境研究》杂志发表的新证据表明,空气污染也可能影响儿童的代谢和神经发育。美国辛辛那提大学和辛辛那提儿童医院医学中心的研究人员通过研究青少年前期的神经化学变化,研究了交通相关空气污染与儿童焦虑之间的关系。对高危患者,不要高强度他汀,而是高强度降脂!Heart杂志述评文章
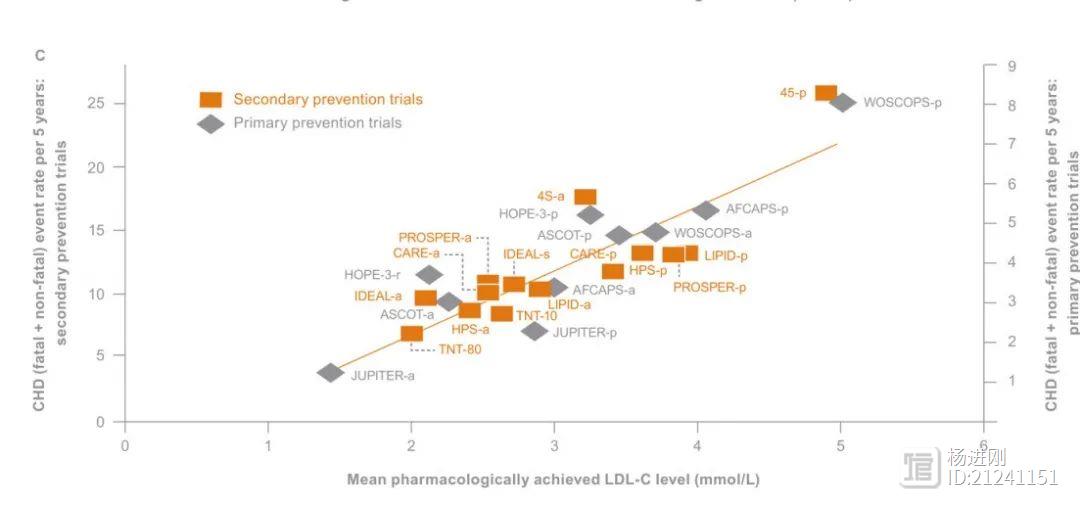
低密度脂蛋白胆固醇(LDL-C)升高是动脉粥样硬化的主要危险因素。2019年欧洲心脏病学会(ESC)和欧洲动脉粥样硬化学会(EAS)血脂异常管理指南建议LDL-C“低一些,好一些”,为降低高危人群的事件发生率,应达到非常低的LDL-C水平。近日,Heart杂志一篇述评文章指出,要为高危患者量身定制“高强度降脂”策略,替代之前的“高强度他汀”概念。 杨进刚阜外2023-09-15 08:47:100001
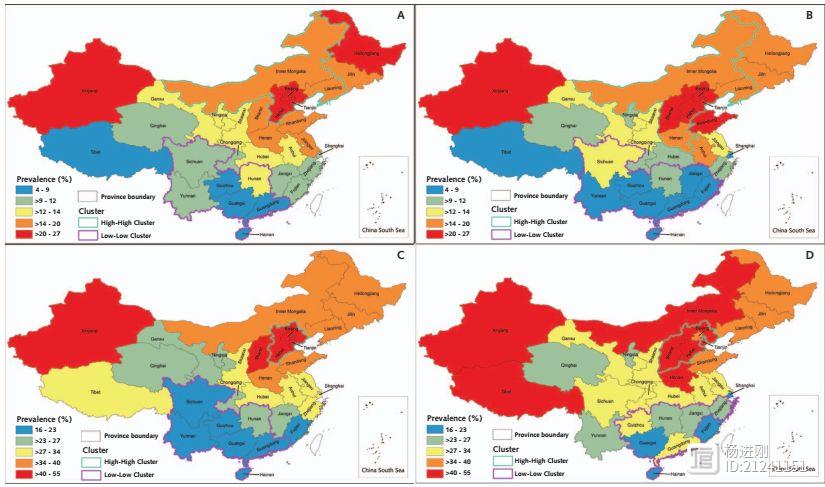
杨进刚阜外2023-09-15 08:47:100001中国最新肥胖地图:京津冀人最胖!天津人腰最粗
生活好了,“富态”的人就不知不觉多了。近日,中国疾控中心进行的研究显示,2004~2014年,国人肥胖患病率增长了3倍多,腹型肥胖患病率增长了50%多。2004年时,肥胖患病率为3.3%,腹型肥胖为25.9%,而到2014年,则分别激增为14.0%和31.5%。研究者还发现,不同地儿肥胖患病率不同,整体来看北方较为流行,其中京津冀大都市区是肥胖重灾区。 杨进刚阜外2023-08-29 16:25:430000
杨进刚阜外2023-08-29 16:25:430000喝水少的危害堪比吸烟
欧洲营养学杂志的近期发表一项研究称,对于健康的年轻男性,每日喝水少,致使身体的轻度脱水时,会损害血管功能,其危害堪比吸烟。作者称,“轻度脱水一般没感觉,但就像吸烟一样,对内皮功能造成了伤害。”作者指出,“当脱水程度不到2%时,就已经发生内皮功能下降。再进一步脱水,人们才会感到口渴。”

 正在请求数据,请稍候!
正在请求数据,请稍候!