除夕少不了这8道凉菜,做法简单美味,年夜饭上比大鱼大肉受欢迎
除夕少不了这8道凉菜,做法简单美味,年夜饭上比大鱼大肉受欢迎,因为8寓意吉祥,大家好,我是傻姐美食,生活中唯有美食和美景不可辜负。马上迎来了新的一年元旦,离春节也越来越近了,新年嘛就是吃喝玩乐的日子,辛苦了一年,和家人吃个团圆饭,亲戚朋友也趁节假日聚在一起吃饭,聊聊家常和新年目标。要说团聚吃饭还是在家里吃最有氛围,一大家子相聚一边唠嗑一边准备饭菜,人多力量大,一桌子菜很轻松就能搞定,味道一点也不比饭店的差。不管是年夜饭还是春节招待亲朋好友,餐桌上的饭菜无非就是鸡鸭鱼肉,春节整个假期都是在大鱼大肉中度过,虽然吃得很嗨,嘴不过瘾胃吃多了难免会油腻,如果餐桌上搭配几道爽口的凉拌菜,会吃得更过瘾。今天就和大家分享8道年夜饭爽口凉拌菜的做法,都是普通食材,味道却很赞,一起来看看具体怎么做的吧。

第一道凉菜:凉拌烧肉
主要食材:烧肉、粉丝、菠菜、熟花生米、辣椒油
具体做法:1、卤好的烧肉切块,花生米炒熟,搓掉红衣掰开,2、粉丝泡软焯熟后用冷水过凉,菠菜洗干净焯熟过凉,3、把所有食材倒入盆中,加入辣椒油、米醋、少许白糖,盐搅拌均匀,一盘香辣爽口的凉拌菠菜烧肉就做好了。特点:这菜即使素菜也是荤菜,可以迎合大多数人的口味。

第二道凉菜:凉拌黄瓜
主要食材:黄瓜、木耳、蒜泥、米醋,蚝油,白糖
具体做法:1、木耳用冷水泡发好,焯水煮熟后过凉,切碎备用,2、黄瓜洗干净放案板上用刀拍碎再切几刀,做凉拌黄瓜一定要拍碎,这样做黄瓜最入味又脆爽。3、适量大蒜捣成蒜泥,加盐和醋,蚝油,少许白糖提鲜,搅拌均匀,4、倒入黄瓜木耳中搅拌均匀,装盘盛出,脆爽的凉拌黄瓜就做好了,不喜欢吃蒜泥的用辣椒油代替。

第三道凉菜:凉拌白菜心
这是北方特色凉菜之一,主要食材:白菜心、粉丝、少量卤肉(以瘦肉为主)、味极鲜、盐、鸡精
具体做法:1、白菜心就是白菜内部最嫩的一部分,生吃特别脆甜爽口,用它做凉菜爽口开胃,2、白菜心切丝,3、粉丝焯熟过凉,少切点卤肉片,把三种食材放一起,加少量味极鲜、盐、鸡精,4、起锅加少量油,放入干红辣椒炸出香味,浇在食材上拌均匀,一盘凉拌白菜心就搞定了。

第四道凉菜:凉拌金针菇
主要食材:金针菇、红辣椒,味极鲜、白糖、盐、蚝油、鸡精、米醋、辣椒油
具体做法:1、金针菇去根洗干净,2、金针菇焯水煮熟用冷水过凉,3、把金针菇放入碗中按压,然后倒扣在盘子上,简单的造型就出来了,4、红辣椒切段摆成花瓣状,5、取一个碗调料汁,加味极鲜、白糖、盐、蚝油、鸡精、米醋、辣椒油搅拌均匀,浇在金针菇上,6、最后浇上热油,美味的凉拌金针菇就做好了。

第五道凉菜:凉拌苦瓜
主要食材:苦瓜、胡萝卜、木耳、蒜泥,白糖,蚝油,米醋
具体做法:1、苦瓜去瓤,把里面那层膜一定也要去掉,这是苦瓜有苦味的根源,2、苦瓜切成小块儿下入锅中用开水焯水1分钟,捞出后用冷水过凉,3、胡萝卜擦成细丝,木耳泡发好后也焯水过凉。4、大蒜捣成蒜泥加盐、米醋,白糖,蚝油,搅拌均匀倒入苦瓜中拌匀,美味的凉拌苦瓜就做好了,过年吃大鱼大肉过多容易上火,吃点苦瓜降降火非常不错。

第六道凉菜:凉拌海带丝
主要食材:鲜海带、辣椒油、芝麻、香油
具体做法:1、海带切成细丝,锅中加水烧开,放入海带丝煮熟,不要煮太烂,否则口感就不脆了。2、浇上辣椒油、香油、米醋、白糖少量,撒上芝麻,搅拌均匀就可以装盘了,海边人必备的凉拌菜,超下饭。

第七道凉菜:凉拌和粉,和粉每个地区叫法可能不同,就是用淀粉熬成糊状,方方正正得和豆腐似的,凝固后就是和粉了,大家当地叫什么名字呢?
主要食材:和粉、蒜泥,米醋,白糖,味极鲜
具体做法:1、和粉切成2厘米大小的方块儿,2、倒入多一些的米醋、少量蒜泥,蚝油,味极鲜,白糖,轻轻掂均匀就可以装盘了,口感似果冻,Q弹爽口,真好吃。

第八道凉菜:凉拌豆角
主要食材:豆角、蒜泥、芝麻酱,味极鲜,白糖
具体做法:1、豆角切成大约3-4厘米的均匀小段,下锅焯水煮熟,过凉控干水分。2、调一碗料汁,碗中加芝麻酱、少量味极鲜、盐、蒜泥、米醋,白糖,搅拌均匀,3、把调好的料汁浇在豆角上拌匀,香辣清爽下酒又下饭。
八道简单的凉拌菜就分享到这里了,细心的朋友会发现一个特点,就是任何凉拌菜里都加一点白糖提鲜,增加凉菜的口感层次,是非常不错的小妙招,喜欢的朋友转发、收藏给家人吧,地域不同饮食会有差异,欢迎大家评论区分享更多年夜饭简单菜谱的做法,让更多朋友学习受益吧。
鄂尔多斯中心医院研究称:冠脉介入后运动康复3个月可改善心功能
冠心病患者置入支架后进行运动康复会有什么变化?内蒙古自治区鄂尔多斯中心医院冯玉宝、许艳梅等研究发现,对这类患者进行3个月的运动康复,其半年内心功能就明显改善,运动耐力和生活质量也上了个台阶。研究显示,在冠脉介入治疗1个月时,参与运动康复者就比常规治疗者心功能恢复更为看好,其中尤以6min步行距离最为显著。阜外医院研究称:二尖瓣置换后瓣周漏可不开胸、通过介入治疗
阜外医院张戈军、万俊义等总结12例经导管封堵二尖瓣置换术后瓣周漏手术经验,提出虽然经导管介入封堵外科术后瓣周漏具有一定并发症风险,但是具有可以接受的成功率及近中期效果,可以在有经验的中心谨慎开展。本组12例二尖瓣置换术后瓣周漏患者,10例(83.3%)介入成功。介入治疗距离初次手术时间平均6.5年。介入治疗术后随访时间为1~28月,全组患者无死亡,未出现其他严重并发症。我国近三成患者术前贫血!中国80万例患者分析
贫血是一种常见的临床症状。外科病人是一个特殊的群体,他们表现出各种不同的疾病和病理生理特征。据报道,贫血在术前患者中更为常见。近期,解放军总医院第一医学中心发表一项全国近80万例患者的回顾性横断面研究显示,在中国,术前贫血的总体患病率为28%。术前贫血主要为轻-中度。轻度、中度和重度贫血分别占55.81%、39.33%和4.85%。正常细胞性贫血(76.17%)是术前贫血患者最常见的类型。阜外医院杨艳敏等公布中国急诊房颤注册研究:一年时15%死亡,四成死于心衰
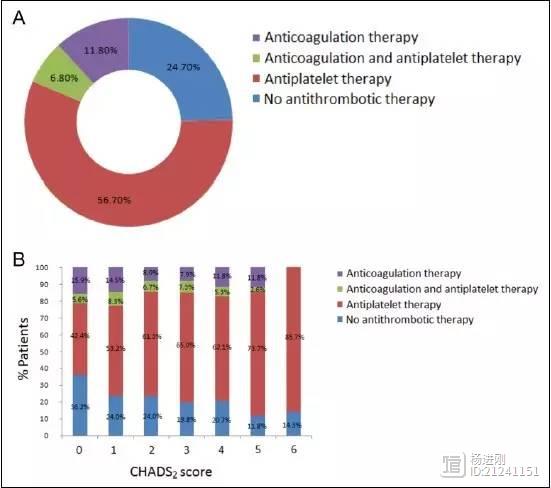
中国医学科学院阜外医院杨艳敏等近期公布了中国急诊房颤注册研究的1年随访结果,该研究分析了全国20家医院在急诊就诊的2016例房颤患者。经急诊处理,有0.2%死亡,有47.8%的患者出院,52%入院治疗。对于CHADS2≥1伴有卒中危险的患者,有38.9%不愿意服用华法林,18.5%觉得定期监测INR比较困难,但还有16.4%没被告知需要服用。 杨进刚阜外2023-07-30 16:25:370000
杨进刚阜外2023-07-30 16:25:370000