临床治疗并非预后主要决定因素(美国心脏协会糖尿病科学声明)
另外,对于2型糖尿病患者,GLP-1 RA优于胰岛素;如已用胰岛素,建议联用GLP-1 RA,以获得更大的疗效和持久性。
总体上,专家组提出以患者为中心的管理策略,即在心血管风险管理过程中,以居住在家庭、社区和社会的人来考量患者。
血压管理
血脂管理
对于2型糖尿病的一级预防,应根据年龄、绝对心血管风险、风险增强因素,至少考虑应用中等强度他汀。
专家组强调,生活方式行为改变和管理是降低2型糖尿病患者心血管风险的关键。
[1]Comprehensive Management of Cardiovascular Risk Factors for Adults With Type 2 Diabetes: A Scientific Statement From the American Heart Association. Circulation. Published online January 10, 2022.
年轻、预期寿命长、无明显心血管病的患者,糖化血红蛋白控制目标<6.5%。
心血管并发症筛查
专家组指出,在影响2型糖尿病患者预后的可纠正因素中,临床治疗仅占10%~20%,其余80%~90%为社会决定因素,包括与健康相关的行为、社会经济因素、环境因素、种族主义等。
文章指出,SGLT2i可改善多种危险因素,但具体机制并不清楚。
2022年美国糖尿病协会(ADA)强调,2型糖尿病患者的一线治疗,取决于合并症情况、以患者为中心的治疗因素以及治疗需求,一般包括二甲双胍和全面的生活方式调节。
1月10日,美国心脏协会(AHA)发布科学声明,对2型糖尿病患者全面心血管风险管理的现有证据和相关指南进行了专业分析和总结。
ADA则建议<140/90 mmHg,高风险患者在可安全达标的情况下以<130/80 mmHg为目标。
美国临床内分泌医师协会支持大多数患者以糖化血红蛋白≤6.5%为控制目标,在无不良预后或大血管并发症的情况下如不能达到较低目标,糖化血红蛋白目标可调整为>6.5%。
美国临床内分泌医师协会(AACE)建议,已有心血管病的患者,建议加用SGLT2i或GLP-1 RA。
专家们认为,在持续推进对心血管危险因素管理的同时,也必须关注健康的社会决定因素。
血糖管理目标
通过糖尿病自我管理教育和支持以及医学营养治疗,提出适合于当地文化的建议,是达到个体化行为改变和糖尿病自我管理目标的关键。
例如,美国国家脂质协会(NLA)建议,冠脉钙化评分>100时,应升级用高强度他汀。

来源:
2019年的欧洲心脏病学会/欧洲糖尿病研究协会以及2020年ACC 2型糖尿病患者心血管风险降低新型治疗专家共识决策路径,建议已有心血管病或处于心血管高风险的患者,优先选择SGLT2i或GLP-1 RA为一线治疗。
总体而言,新型降糖药物和二甲双胍,谁该为一线治疗,还有待于研究。
在对2型糖尿病患者进行心血管风险分层的各种影像学检查手段中,通过CT筛查冠脉钙化是其中少有的、有充分证据支持在某些经过选择的患者中常规使用的方法。
专家组指出,在糖尿病患者的一级和二级预防中,及时、积极的降脂治疗是全面降低心血管风险的一部分。
抗栓治疗
在新型降糖药物的使用方面,费用可能是障碍之一,其次是患者对这些药物心血管获益的认知程度。
图1 SGLT2i可改善多种病理生理过程
在抗栓治疗方面,对于2型糖尿病患者,使用阿司匹林是已被证实的二级预防策略,但在一级预防中使用阿司匹林的大出血风险大于获益。
声明指出,GLP-1RA和SGLT-2i有直接和间接作用,都非常重要,因为改善血糖并不能说明这两类药物的所有心血管益处。
该声明引用了2018年的ACC/AHA胆固醇指南,建议糖尿病患者以他汀作为一级和二级预防的一线治疗,最高风险者应使用最高强度他汀。
专家组指出,降压目标应以患者为中心、医患共同商议后做决策。
ACC/AHA建议总体目标为<130/80 mmHg。
但ADA并没有推广一个统一的血压目标,而是进行风险分层,以避免对有合并症的体弱患者进行过度治疗,并减少过多用药和药物不良事件。
该声明指出,大多数2型糖尿病患者的糖化血红蛋白控制目标应<7%或<6.5%,根据个体因素如预期寿命等进行调整。
对于确诊心血管病的患者,或有心血管病、心衰、慢性肾病高危因素者,不考虑基线糖化血红蛋白、血糖控制目标、以及是否已用二甲双胍,均推荐选用GLP-1 RA或SGLT2i。
专家组指出,在2型糖尿病患者中,必需采用以患者为中心的策略,来仔细权衡抗栓治疗的相对获益和风险。
在血压管理方面,ACC/AHA和ADA提出的降压目标不一致。
已有心血管病的患者,如能耐受他汀,应启动或继续接受最高强度的他汀治疗,以LDL-C至少降低50%作为目标,75岁以上者应采取更加个体化的方案。
新型降糖药物是否成一线治疗?还需积累证据
Meta分析显示,钠葡萄糖共转运蛋白2抑制剂(SGLT2i)降低了11%的主要不良事件、降低了23%的心血管死亡或心衰住院,15%的全因死亡、11%的心梗和16%的心血管死亡,但对卒中无影响。无论是否存在有心血管病还是心衰,SGLT-2i均可降低心衰住院。
在2019年美国心脏病学会(ACC)/AHA心血管病一级预防指南中,将二甲双胍作为2型糖尿病患者的一线治疗列为IIa 级证据,有心血管病危险因素、经生活方式调节和二甲双胍治疗仍需进一步降糖的患者启动SGLT2i或GLP-1 RA作为IIb 级证据。
而胰高血糖素样肽-1受体激动剂(GLP-1 RA)降低了10%~12%的主要不良事件、12%~13%的心血管死亡率、12%的全因死亡率、6%~9%的心梗和13%~14%的卒中,但对心衰住院风险没有显著影响。
有严重低血糖史、预期寿命有限、合并晚期微血管或大血管并发症的患者,糖化血红蛋白控制目标<8%。
专家组再一次强调,降脂治疗也必须个体化,如果他汀无效或不耐受,应使用其他药物,包括依折麦布、PCSK9抑制剂、鱼油、胆汁酸螯合剂、贝特类药物。
对于所有的糖尿病患者,生活方式和行为干预是管理血脂异常的基石,他汀又是降脂治疗的基础。
本次更新主要集中在三个方面:(1)新型降糖药物的证据和临床应用;(2)血压控制对糖尿病心血管事件的影响;(3)较新的降脂疗法的应用。
患者预后主要取决于社会决定因素

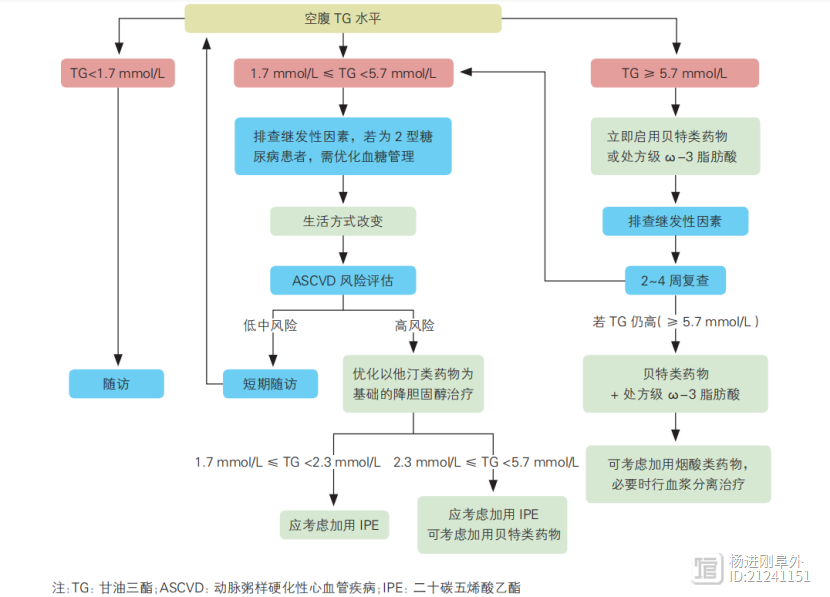
管好甘油三酯,可防心血管病、胰腺炎、糖尿病、脂肪肝…多学科专家共识
近期,由葛均波、霍勇牵头,复旦大学附属华山医院谢坤和李勇执笔的高甘油三酯血症临床管理多学科专家共识公布。共识指出,高甘油三酯血症不但是动脉粥样硬化性心血管病及急性胰腺炎的危险因素之一,也与超重/肥胖、胰岛素抵抗和2型糖尿病、非酒精性脂肪性肝病、和慢性肾脏病有明确关联。 杨进刚阜外2023-10-03 15:56:370000
杨进刚阜外2023-10-03 15:56:370000支架术后没有“吸烟悖论”,烟民心梗比例高!乔树宾等PANDA Ⅲ临床试验
阜外医院乔树宾、徐波等发表的PANDAⅢ临床试验结果表明,与戒烟和不吸烟的冠心病患者相比,吸烟的冠心病患者中急性心肌梗死比例较高,但吸烟并不影响患者经皮冠脉介入术后长期预后。作者指出,吸烟作为全球公认的冠心病危险因素,对心血管系统疾病的长期预后不利,与心血管疾病的发病率及死亡率都密切相关。因此,有关预防和治疗冠心病的指南都建议所有患者应戒烟。南京学者发现,养狗可降60%冠心病风险,养猫无获益
此前国外学者发现,养宠物有益于维持身体健康。2015年美国一项研究表明,养宠物可能有助于降低心脏病风险。南京医科大学第一附属医院XieZY等在中国人群中进行研究后再次发现,养宠物尤其养狗可能是预防冠心病的一种新途径。多因素分析显示,养宠物的人冠心病风险大约可降低50%。有些降压药,会影响男性生育功能!阜外医院邹玉宝等综述
随着我国高血压患病率升高,有些育龄期男性对降压药物的应用感到担忧。近期,阜外医院邹玉宝、王倩发表综述指出,现有研究显示,利尿剂和多数β受体阻滞剂对男性生育功能有潜在不良影响,而血管紧张素转换酶抑制剂(ACEI)/血管紧张素Ⅱ受体拮抗剂(ARB)对男性生育功能的影响相对较小,钙拮抗剂对男性生育功能的影响尚不明确。 杨进刚阜外2023-10-02 14:06:070000
杨进刚阜外2023-10-02 14:06:070000饮酒伤心!JAHA:BNP和炎症水平高
一次饮6杯及以上;有宿醉或醉酒的感觉;清晨第一件事就是饮酒;因为饮酒对影响了生活;家里人或亲近的人担心饮酒问题。如果有以上任何一项,提示这种饮酒水平已经“伤”心了。以上标准是挪威一项研究定义的酗酒或有害饮酒的标准。